Iz tega članka se boste naučili: kakšne so bolezni srca (prirojena in pridobljena). Njihovi vzroki, simptomi in metode zdravljenja (droge in kirurške).
Datum objave Članki: 03/02/2017
Datum podaljšanja člena: 05/29/2019
Kardiovaskularne bolezni so eden glavnih vzrokov smrti. Ruske statistike kaže, da je približno 55% vseh mrtvih državljanov utrpelo natančno zaradi bolezni te skupine.
Zato je pomembno poznati znake kardioloških patologij za vsakogar, da identificirajo bolezen v času in takoj začnete zdravljenje.
Prav tako je pomemben in profilaktični pregled na kardiolog ni manj kot enkrat v 2 letih, in od 60 let - vsako leto.
Seznam srčnih bolezni je obsežen, predstavljen je v vsebini. Veliko lažje je zdraviti, če je diagnosticirana v začetni fazi. Nekateri od njih so popolnoma zdravljeni, drugi - ne, ampak v vsakem primeru, če začnete terapijo v zgodnji fazi, se lahko izognete nadaljnjemu razvoju patologije, zapletov in zmanjšanje tveganja smrti.
Ishemične bolezni srca (IBS)
To je patologija, na kateri ni dovolj oskrbe krvi miokardu. Razlog je ateroskleroza ali tromboza koronarnih arterij.

Klasifikacija IBS.
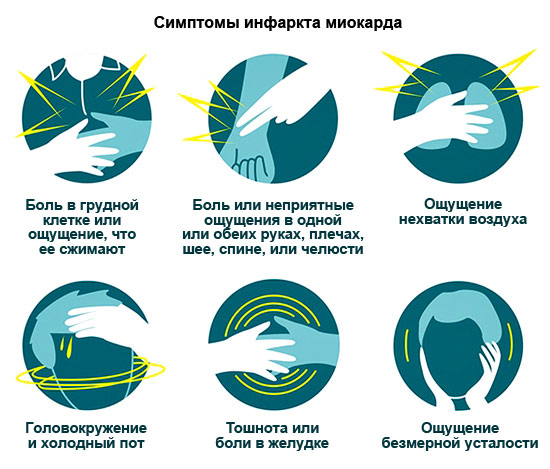
O akutnem koronarnem sindromu je vredno govoriti ločeno. Njegov znak je dolg (več kot 15 minut) napad bolečine v prsih. Ta izraz ne kaže na ločeno bolezen, temveč se uporablja, ko simptomov in EKG ni mogoče razlikovati z miokardnim infarktom. Bolnik je predhodna diagnoza "akutnega koronarnega sindroma" in takoj začne trombolitično terapijo, ki je potrebna v kakršni koli akutni obliki CHA. Končna diagnoza je narejena po analizi krvi na markerjih za infrakcije: srčni troponin T in srčni troponin 1. Če je njihova raven povečala, je pacient imel nekrozo miokarda.
Simptomi IBS.
Znak angine - Napadi gorenja, stiskanja bolečine za prsnico. Včasih bolečina daje levi strani, v različnih delih telesa: lopata, ramena, roka, vrat, čeljust. Manj pogosto se bolečina lokalizira v epigastrikah, zato lahko bolniki mislijo, da imajo težave z želodcem in ne s srcem.
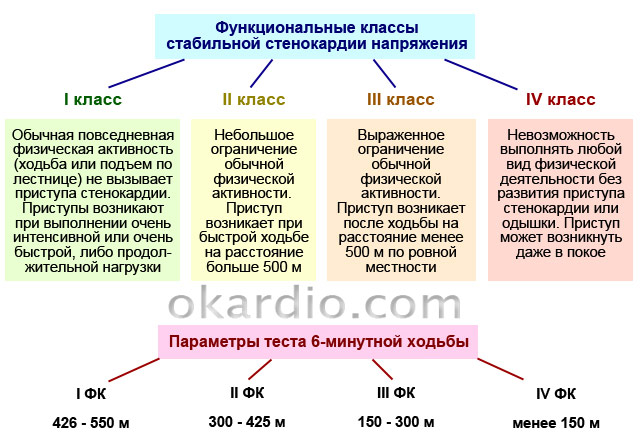
S stabilno angino se napadi izzvane s telesno dejavnostjo. Glede na funkcionalni razred angine (v nadaljevanju - FC) lahko bolečina povzroči obremenitev različne intenzivnosti.
| 1 fc. | Bolnik premakne dnevne obremenitve, kot so dolgotrajna hoja, enostavna vožnja, dvig korakov, itd. Napadi bolečine se pojavijo le med telesno aktivnostjo visoke intenzivnosti: hitrega teka, ponavljajoče se dvižne uteži, šport in tako naprej. |
|---|---|
| 2 FK. | Napad se lahko pojavi po hoje več kot 0,5 km (7-8 minut brez ustavljanja) ali dvigovanje korakov nad 2. nadstropjem. |
| 3 fc. | Fizična aktivnost osebe je bistveno omejena: Izvolitev napada lahko hodi po 100-500 m ali dvig do 2. nadstropja. |
| 4 FK. | Napadi povzročajo tudi najmanjšo telesno dejavnost: hojo v manj kot 100 m (na primer gibanje po hiši). |
Nestabilna angina se razlikuje od stabilnega, ker so napadi postali pogostejši, se začnejo pojavljati v stanju počitka, lahko traja dlje - 10-30 minut.
Kardiooskleroza se manifestirajo bolečine v prsih, zasoploh, utrujenosti, edem, motnje ritma.
Po statističnih podatkih, približno 30% bolnikov umre od te bolezni srca čez dan, nikoli ne stopite v stik z zdravnikom. Zato skrbno preučite vse znake, da bi se pravočasno poklicali rešilca.
Simptomi
| Oblika | Znaki |
|---|---|
| Angiosna - najbolj tipična | Gulling, sežiganje bolečine v prsih, včasih daje v levo ramo, roko, ramo, levi del obraza. Bolečina traja od 15 minut (včasih celo na dan). Ni odstranil nitroglicerin. Analgetiki samo v času oslabljenega. Drugi simptomi: Kratka dihanja, aritmije. |
| Astmatic. | Napad srčne astme se razvije, ki ga povzroča akutna insuficienca levega prekata. Osnovni znaki: občutek zadušitve, pomanjkanja zraka, panike. Dodatno: sinusnost sluznice in kože, pospešenega srčnega utripa. |
| Aritmic. | Visok srčni utrip, zmanjšan tlak, omotica, šibka. |
| Abdominalno | Bolečina na vrhu trebuha, ki daje v rezil, slabost, bruhanje. Pogosto tudi zdravniki najprej zmedejo bolezni prebavil. |
| Cerebrovaskularna | Omotica ali šibka, bruhanje, otrplost rok ali nog. Po klinični sliki je to podobno ishemično kap. |
| Malosimptomic. | Intenzivnost in trajanje bolečine je enaka kot navadna. Morda obstaja svetloba dihanja. Značilna značilnost bolečine - nitroglicerin tableta ne pomaga. |
Zdravljenje IBS.
| Stabilna angina | Odstranjevanje napada - nitroglicerin. Dolgoročna terapija: aspirin, beta-adrenicati, statini, ace zaviralci. |
|---|---|
| Nestabilna angina | Pomoč v sili: Pokličite reševalno vozilo, ko se pojavi napad večje intenzivnosti kot običajno, kot tudi, da se tableta za tablete aspirina in nitroglicerinske tablete dajejo več 5 minut. V bolnišnici bolnik bo dal kalcijev antagoniste (Verapamil, Diltiazem) in aspirin. Slednje bo moralo nadaljevati. |
| Miokardni infarkt | Pomoč v sili: Takoj pokličite zdravnika, 2 tablete aspirina, nitroglicerin pod jezikom (do 3 tablete z intervalom 5 minut). Zdravniki ob prihodu bodo takoj začeli takšno zdravljenje: inhalacijo kisika bodo uvedli raztopino morfina, če bo netroglicerin uveden, če ne odstranimo bolečine, bo heparin uveden za redčenje krvi. Nadaljnje obravnavanje: izločanje bolečine z intravensko dajanje nitroglicerina ali narkotičnih analgetikov; ovira za nadaljnji spontani splav miokardnega tkiva s trombolitičnimi, nitrati in beta-adrenublocki; Stalni sprejem aspirina. Obnovi krvni obtok v srcu z uporabo takšnih kirurških operacij: koronarni angioplastika, ssentiranje ,. |
| Kardioskleroza | Bolnik je predpisan nitrati, srčni glikozidi, zaviralci ACE ali beta-adrelobloclars, aspirin, diuretiki. |

Kronično srčno popuščanje
To stanje srca, v katerem ne more v celoti črpati krvi v telesu. Razlog je bolečina srca in krvnih žil (prirojene ali pridobljene preglede, IBS, vnetje, ateroskleroza, hipertenzija itd.).

V Rusiji več kot 5 milijonov ljudi trpi zaradi ChHN.
Stopnje HSN in njihovih simptomov:
- 1 - Začetna. To je lahka pomanjkanje levega prekata, ki ne vodi do hemodinamičnih motenj (krvni obtok). Ni simptomov.
- Faza 2a. Okvara krvi v enem od krogov (pogosteje - majhna), povečanje levega prekata. Znaki: Kratka dihanja in srčnega utripa z majhno vadbo, življenjski slog sluznice, suhi kašelj, otekanje nog.
- 2. faza. Hemodinamika je pokvarjena v obeh krogih. Srčne komore so izpostavljene hipertrofiji ali dilataciji. Simptomi: Kratkost sapo v mirovanju, bolečina v prsih, modri odtenek sluznice in kože, aritmije, kašelj, srčne astme, edemi ekstremi, trebuh, povečanje jeter.
- 3 faza. Močne obtočne motnje. Nepovratni spremembe v srcu, pljučih, plovilih, ledvicah. Okrepljeni so vsi znaki, značilne za stopnjo 2B, so simptomi škode na notranjih organih združeni. Zdravljenje je že neučinkovito.

Zdravljenje
Prvič, terapija je potrebna.
Izvaja tudi simptomatsko zdravljenje drog. Bolnik je predpisan:
- Inhibitorji ACE, beta-adrenastorji ali antagonisti aldosterona - zmanjšanje krvnega tlaka in preprečevanja nadaljnjega napredovanja bolezni srca.
- Diuretics - za odpravo otekanja.
- Kardijski glikozide - za zdravljenje aritmijev in izboljšanje uspešnosti miokarda.
Ventilov ventil.
Obstajata dve tipični sorti ventilov patologije: stenoza in insuficience. S stenozo, lumen ventil je zožen, zaradi česar je težko črpati kri. In s pomanjkljivostjo, ventil, nasprotno, se ne približuje koncu, kar vodi do odtoka krvi v nasprotni smeri.

Pogosteje takšne pices srčnih ventilov - kupljene. Na ozadju kroničnih bolezni (na primer IBS), prenesenih vnetja ali nepravilen način življenja.
Večina vseh bolezni je aortni in mitralni ventili.
Simptomi in zdravljenje najpogostejših bolezni ventilov:
| Ime | Simptomi | Zdravljenje |
|---|---|---|
| Aortno stenoza | V začetni fazi potekajo brez znakov, zato je zelo pomembno, da se redno opravite prefinjenega pregleda srca. V težki fazi, angina napadi, omedlevica z vadbo, usnjenim palorjem, se pojavi zmanjšan sistolični krvni tlak. |
Zdravljenje simptomov (posledica ventilov). Ventil protetika. |
| Pomanjkanje aortnega ventila | Ojačan srčni utrip, zasoplost, srčna astma (udarci), omedlevica, zmanjšana diastolična krvni tlak. | |
| Mitralna stenoza | Dispnea, povečanje jeter, edem trebuha in okončin, včasih - hripavost glasu, redko (v 10% primerov) - bolečine v srcu. | |
| Neuspeh mitralnega ventila | DSPNEA, suhi kašelj, srčna astma, edema noge, bolečine v desnem hipohondriju in bolečino v srcu. |
Mitralni ventil Prolapse.
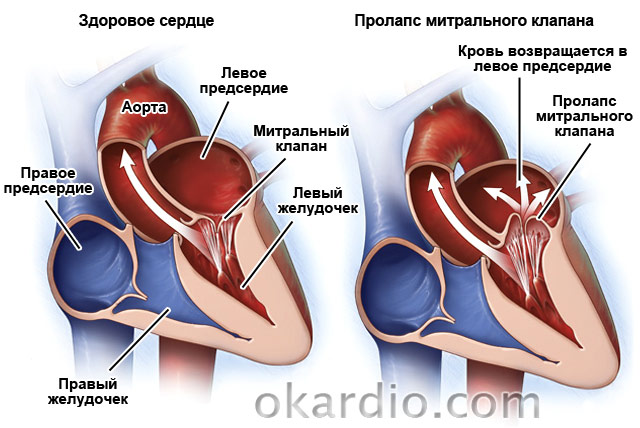
Druga skupna patologija je. Najdemo ga v 2,4% prebivalstva. To je prirojena vice, v kateri so lopute ventilov "zahod" v levi atrij. V 30% primerov poteka asimptomatsko. Preostalih 70% bolnikov Zdravniki opozarjajo na kratko sapo, bolečine v srcu, ki jih spremlja slabost in občutek "koma" v grlu, aritmiji, utrujenost, omotica, pogoste temperature, povečanje na 37,2-37.4.
Zdravljenje se ne sme zahtevati, če se bolezen nadaljuje brez znakov. Če so vice spremljajo aritmije ali bolečine v srcu, predpišite simptomatsko zdravljenje. Z močno spremembo v ventilu je možen njegov kirurški popravek. Ker bolezen napreduje s starostjo, je treba bolnike preučiti na kardiologu 1-2 krat na leto.
Abstein anomalija

Abstein anomalija je premik tri naribanih ventilov zavihki v desnem prekatku. Simptomi: Kratkost sapo, parietalno tahikardijo, omedlevica, nabrekanje vena na vratu, povečanje desnega atrija in zgornjega dela desnega prekata.
Zdravljenje z asimptomatskim tokom se ne izvede. Če so znaki izraženi, naredite kirurški popravek ali presaditev ventila.
Prirojene okvare srca
Za prirojene nepravilnosti strukture srca vključujejo:
- Napaka meddestirske particije je razpoložljivost sporočila med desnim in levim atricialom.
- Napaka intervencijske particije je patološko sporočilo med desnim in levim prekatkom.
- Eisenmenger Kompleks - interventrikularna septum napaka, ki se nahaja visoka, aorta se premakne na desno in se povezuje hkrati z obema pretrantimi (aortno dekstropozicijo).
- Odprti arterijski kanal - Sporočilo med aorto in pljučno arterijo, ki je v normi na embrionalni fazi razvoja, ni bilo spodbudno.
- Tetrad Fallo je kombinacija štirih napak: okvara interventrikularne particije, dekstropozicija aorte, stenoza pljučne arterije in hipertrofijo desnega prekata.

Prirojeni pridelki - znaki in zdravljenja:
| Ime | Simptomi | Zdravljenje |
|---|---|---|
| Napaka interpistivne particije | Z majhno napako se znaki začnejo manifestirati v srednji dobi: po 40 letih. To je kratkost dihanja, šibkost, utrujenost. Sčasoma se kronični srčni popuščanje razvija z vsemi karakterističnimi simptomi. Večje dimenzije napak, prejšnji znaki se začnejo manifestirati. | Kirurško zaprtje napake. Ni vedno opravljeno. Indikacije: Neučinkovitost zdravljenja zdravila CHSN, ki zaostajajo v fizičnem razvoju pri otrocih in mladostnikih, povečani krvni tlak v pljučnem krogu, arteriovenska ponastavitev. Kontraindikacije: Čudovita ponastavitev, pomanjkanje levega prekata hudega. |
| Napaka interventrikularne particije | Če je napaka manjša od 1 cm premera (ali manj kot polovica premera aortenih ust), je značilna le s kratkim dihanjem med fizičnim naporom povprečne intenzivnosti. Če je napaka večja od določenih velikosti: zasoplost z majhno obremenitvijo ali sam, bolečina v srcu, kašelj. |
Kirurško zaprtje napake. |
| Eisenmengenera Complex. | Klinična slika: Koža sinusnost, zasoplost, težava, znaki HSN. | Zdravilo: Beta AdreNockers, antagonisti endotelin. Operacija na zaprtju septumske napake, popravek aortnega odlaganja in protetike aortnega ventila, vendar bolniki pogosto umrejo med njim. Povprečna pričakovana življenjska doba pacienta je star 30 let. |
| Tetrad fallo. | Modri \u200b\u200bodtenki sluznice in usnja, ki zaostajajo v rasti in razvoju (in fizičnih in intelektualnih), konvulzije, zmanjšan krvni tlak, simptomi HSN. Povprečna pričakovana življenjska doba je stara 12-15 let. 50% bolnikov, ki umirajo, mlajši od 3 let. |
Kirurško zdravljenje je prikazano vsem bolnikom brez izjeme. Zgodnje otroštvo se izvaja, da bi ustvarili anastomozo med subklavijskimi in pljučnimi arterijami za izboljšanje krvnega obtoka v pljučih. V 3-7 letih lahko izvedete radikalno delovanje: hkratno popravek vseh 4 anomalij. |
| Odprite arterijski kanal. | Dolgo časa brez kliničnih znakov. Sčasoma, kratkost dihanja in hudega srčnega utripa, palorja ali modre barve usnja, znižan diastolični krvni tlak. | Kirurško zaprtje vice. Pokazalo se je vsem bolnikom, razen tistih, ki imajo kabel krvi na desni na levo. |
Vnetne bolezni
Klasifikacija:
- Endokarditis - udarec notranji plašč srca, ventilov.
- Miokarditis je mišična lupina.
- Perikarditis - plitvejša torba.

Lahko jih povzročajo mikroorganizmi (bakterije, virusi, glivice), avtoimunski procesi (na primer z revmatizmom) ali strupenih snovi.
Tudi vnetja srca je lahko zaplete drugih bolezni:
- tuberkuloza (endokarditis, perikarditis);
- syfilisa (endokarditis);
- gripa, angina (miokarditis).
Bodite pozorni na to in se v času sklicevanja na zdravnike, če je gripa osumljena ali angina.
Simptomi in zdravljenje vnetja
| Ime | Simptomi | Zdravljenje |
|---|---|---|
| Endokarditis. | Visoka temperatura (38,5-39.5), povečano znojenje, hitro razvijajoče se napak ventila (zaznano na ECHOCH), hrup v srcu, povečano jetra in vranice, povečano krhkost plovila (vidite lahko krvavitve pod nohti in v očeh), zgoščevanje prstov. | Antibakterijska terapija za 4-6 tednov, presaditev ventila. |
| Miokardatis. | Lahko nadaljuje v več različicah: napade bolečine v srcu; Simptomi srčnega popuščanja; ali z ekstrasistolom in vrvarikularnimi aritmijami. Na podlagi analize krvi lahko postavite natančno diagnozo na kardiospecifiških encimih, troponinsu, levkocitih. | Bed režim, prehrana (št. 10 s soljo mejo), antibakterijsko in protivnetno terapijo, simptomatsko zdravljenje srčnega popuščanja ali aritmije. |
| Perikarditis. | Bolečina prsi, kratkost diha, hudega srčnega utripa, šibkost, kašelj brez odpluma, težka v desnem hipohondriju. | Nesteroidna protivnetna zdravila, antibiotiki, v hudih primerih - subtota ali celotna perikardektmija (odstranjevanje dela ali celotne okno vrečko). |
Kršitve ritma
Vzroki: nevroza, debelost, nepravilna prehrana, maternična osteohondroza, slabe navade, zastrupitev z drogami, alkoholom ali narkotičnimi snovmi, CD-ji, kardiomiopatija, srčno popuščanje, prezgodnji virilni sindromi. Slednje so srčne bolezni, v katerih obstajajo dodatne poti med atricialisti in prekatki. O teh anomalijah boste prebrali v ločeni tabeli.
Značilnosti motenj ritma:
| Ime | Opis |
|---|---|
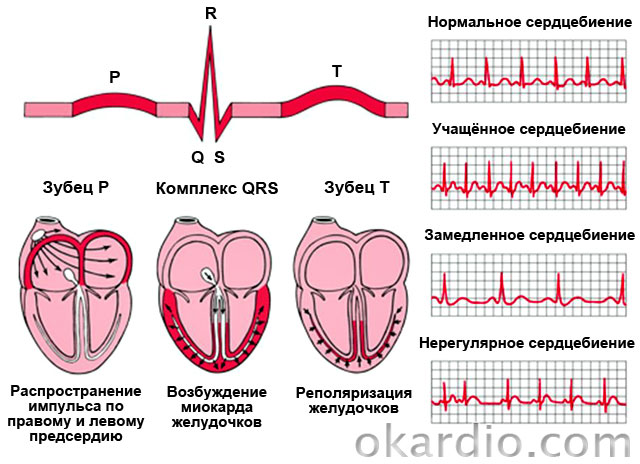
| Sinus tahikardija | Študentski srčni utrip (90-180 na minuto), hkrati pa ohranja normalen ritem in normalno shemo razmnoževanja impulzov nad srcem. |
| Atrijska fibrilacija (utripalka) | Nenadzorovana, nertym in pogosta (200-700 na minuto) Zmanjšanje atrija. |
| Atrijski tresenje | Ritmični atrijski kosi s frekvenco približno 300 na minuto. |
| Fibrilacija pretvarja | Kaotične, pogoste (200-300 na minuto) in nepopolna znižanja prekata. Pomanjkanje polne znižanja povzroča ostro insuficienco krvnega obtoka in omedlevitve. |
| TREPPING PROPRIKLES. | Zmanjšanje ritmičnega ventrikulara s frekvenco 120-240 na minuto. |
| Paroksizmalno dodatno (podprto) tahikardija | Napadi ritmičnega hitrega srčnega utripa (100-250 na minuto) |
| Ekstrasystole. | Spontana znižanja zunaj ritma. |
| Bolezni prevodnosti (blokada sinertrial, razlagati blokada, atrioventrikularna blokada, blokada GIS žarkov | Upočasnitev ritma celotnega srca ali posameznih kamer. |
Sindromi prezgodnje vzbujanja prestopanja:
| Sindrom WPW (Wolf Parkinson-White sindrom) | CLC sindrom (Clerk-Levi-Kristesko) |
|---|---|
| Simptomi: Paroksismal (Paroksis) Netokularna ali ventrikularna tahikardija (pri 67% bolnikov). Spremlja občutek armiranega srčnega utripa, omotice, včasih omedlevica. | Simptomi: nagnjenost k napadom hidrodivikularne tahikardije. Med njimi bolnik čuti močan srčni utrip, lahko glava kroži. |
| Vzrok: Prisotnost žarka Kenta je anomalna prevodna pot med atrijem in prekatkom. | Vzrok: Prisotnost Jamesa žarka med atrijem in atrioventrikularno spojino. |
| Obe bolezni sta prirojene in precej redke. | |
Zdravljenje motenj ritma
To je terapija glavne bolezni, popravek prehrane in življenjskega sloga. Predpisujejo tudi antiaritmične droge. Radikalna obdelava za težke aritmije je namestitev kardiooverterja defibrilatorja, ki bo "nastavila" srčnega ritma in preprečevanje ventrikularnih fibrilacij ali atrija. V primeru izvajanja prevodnosti je možna elektrokardizacija.

Zdravljenje prezgodnjih vizvalnih sindromov je lahko simptomatsko (odpravljanje napadov zdravil) ali radikal (radijska frekvenca ablacija nenormalne prevodne poti).
Kardiomiopatija
To so bolezni miokarda, ki povzročajo srčno popuščanje, ki ni povezana z vnetnimi postopki ali patologije koronarnih arterij.
Najpogostejša hipertrofična in. Za hipertrofijo je značilna rast stene levega prekata in interventrikularni septum, dilatacija - povečanje leve votline in včasih desno prekat. Prvi je diagnosticiran v 0,2% prebivalstva. Najdemo ga v športnikih in lahko povzroči nenadno srčno smrt. Toda v tem primeru je treba izvesti temeljito diferencialno diagnozo med hipertrofično kardiomiopatijo in nepatološkim povečanjem srca v športnikih.

Ishemična bolezen srca (IBS) je bolezen zaradi nedoslednosti med potrebo po potrebi miokarda v kisiku in njegovi dobavi, ki vodi do kršitev srčnih funkcij. Vodilni vzrok za razvoj IBS v 96% vseh primerov - ateroskleroza. Tako imenovani dejavniki tveganja IBS odlikujejo države in pogoji, ki prispevajo k razvoju bolezni.
Klasifikacija:
1. Delodajalska koronarna smrt
1.1. Na voljo klinična koronarna smrt z uspešnim oživljanjem
1.2. Poletna koronarna smrt s smrtnim izidom.
2. Angina
2.1.1. Stabilna angina stres z oznako FC.
2.1.2. Namizna angina Stres z nespremenjenimi podatki o koronarnih plovilih (koronarno sindrom x)
2.2. Vazospadic Angina.
2.3. Nestabilna angina
2.3.1. Angina, ki je prvič nastala, do 28 dni (spremembe prehoda EKG)
2.3.2. Progressive angina
2.3.3. Zgodnji post-infarkt angina (od 3 do 28 dni).
3. Akutna miokardna infarkt
3.1. Z qog
3.2. So brez zob
3.3. Akutno suženjsko ime
3.4. Akutno neudobno
3.5. Jih ponovno odstranite (od 3 do 28 dni).
3.6. Jih ponovil (po 28 dneh)
3.7. Akutni koronarno sindrom (je predhodna diagnoza)
4. Kardioskleroza
4.1. Osredotočenost
4.1.2. Post-infarkt.
4.1.3. Srce Aneyerysta Chronic.
4.1.4. Osredotočenost na / -s, ki ni posledica njega
4.2. Razpršite K / S
5. B / Sveti obrazec IBS.
Klinični simptomi.
Z IHD, najpogostejše pritožbe se nahajajo na:
S fizičnim naporom ali stresno bolečino;
Huda zasodek;
Simptomi srčnega popuščanja (od spodnjih okončin, edema, prisilni položaj sedenja);
Prekinitve v delu srca;
Šibkost;
Občutek kršitve srčnega ritma.
Pomemben diagnostični znak ishemične bolezni srca je občutek nelagodja v območju prsnega koša ali nazaj, ki se pojavi med hojo, določeno fizično ali čustveno obremenitvijo in mimo po prenehanju te obremenitve. Značilen znak angine je tudi hitro izginotje neprijetnih občutkov po jemanju nitroglicerin (10-15 sekund).
Anamnesis.
Iz podatkov anamneze, trajanje in naravo bolečine, aritmij ali kratkosti bolečine, njihov odnos s telesno dejavnostjo, stopnjo telesne dejavnosti, ki jih bolnik lahko zdržijo brez nastanka napada, učinkovitost različnih zdravil med Napad (na primer, učinkovitost nitroglicerina) je bistvenega pomena. Zelo pomembno je, da ugotovite prisotnost dejavnikov tveganja.
Fizična raziskava
Pri izvajanju te študije se lahko razkrije znaki srčnega popuščanja (stališča in mokrih koščkov v spodnjih oddelkih pljuč, hepatomegaly "srce" Edema). Značilno natančno za IBS Ciljne simptome, ki jih je mogoče identificirati brez orodja ali laboratorijske raziskave, ne obstaja. Če kateri koli sum IHD zahteva izvedbo EKG.
Diagnoza in zdravljenje ishemične bolezni srca
Glede na standarde za zagotavljanje zdravstvene oskrbe, Ministrstvo za zdravje Ukrajine, naslednji seznam raziskav, sprejetih z boleznijo koronarne bolezni srca:
1. Metabolizem lipidov in repologijo krvi.
3.Dnevni nadzor EKG na Holterju.
4. Step šunka.
5. Farmakološki vzorec DIPYRIDAMOLA.
6. Dobtamin Farmakološki vzorec.
Kardiolog na podlagi laboratorijskih študij imenuje naslednjo obravnavo koronarne bolezni srca:
beta AdreNocators, kalcijevi antagonisti.
Nitrati + (β-blokatorji (Verapamil, Iiltiazem).
Nitrati + kalcijevi antagonisti (Verapamil, Diltiazem).
β-adrenabley + kalcijevi antagonisti (nifedipin).
β-blokatorji + nitrate + kalcijev antagonisti.
Acetilsalicilna kislina.
Hidrolipidemične droge.
Prehrana številka 10.
Uporabite osnovno pravilo pri zdravljenju IBS.
Kirurško zdravljenje IBS (Angioplastika + Stenting)
Preprečevanje:neuspeh pri nikotinu, prekomerna uporaba alkohola, prehranska normalizacija, povečanje telesne aktivnosti, izboljšano psihomomocionalno ozadje, normalizacija krvnega tlaka, glikemija, holesterola,
Zdravo srce je močna in okrogla delovna mišična črpalka, le malo več kot odrasli pest.
Srce je sestavljeno iz štirih kamer. Zgornji dve - atrij, spodnji ventilko. Kri je od atrije do prekatorja, po katerem skozi srčne ventile (štiri od njih) pade v glavne arterije. Ventili prehajajo v eni smeri, ki delujejo kot "skimmerji" bazena - odpirajo in zapirajo.
Opredelitve srca se imenujejo takšne spremembe v strukturah srca (predelne stene, stene, ventili, izpušne plovila itd.), V kateri je krvni promet moten nad velikimi in majhnimi krogi krvnega obtoka ali znotraj samega srca. Vice so prirojene in pridobljene.
Vzroki nastanka in razvoja srčnih napak
Pet do osem novorojenih otrok iz tisoče ima prirojene okvare srca. Takšno sadje se pojavi v maternici, in precej zgodaj - med drugim in osmi tedni nosečnosti. Zdravniki še vedno ne morejo nedvoumno diagnosticirati vzrokov večine primerov prirojenih napak srca. Vendar pa je to še vedno znano zdravilo. Zlasti dejstvo, da je tveganje rojstva otroka s srčnimi boleznimi višje, v primeru, da ima družina že otrok z isto diagnozo. Res je, verjetnost prisotnosti še vedno ni zelo velika - 1-5%.
Skupina za tveganje vključuje prihodnje otroke, katerih mame se zlorabljajo z narkotičnimi drogami ali drogami, veliko kadijo ali pijejo, prav tako pa so izpostavljene sevanju. Potencialno nevarna za plod so okužbe, ki vplivajo na telo prihodnje matere v prvem trimesečju nosečnosti (to, na primer bolezni, kot so hepatitis, rdečka in gripa).
Nedavne študije zdravnikov je prav tako dovoljeno ugotoviti, da se tveganje rojstva otroka s prirojeno srčno boleznijo poveča za 36 odstotkov, če prihodnja mama trpi zaradi prekomerne telesne teže. Vendar pa o tem, kaj razmerje med razvojem smrti srca v otroku in debelost njegove matere še vedno ni jasno.
Pridobljeno črkovanje srca najpogosteje nastane zaradi revmatizma in nalezljivega endokarditisa. Sifilis, ateroskleroza in različne poškodbe postajajo razloge za razvoj napak.
Klasifikacija napak srca
Najtežji in pogosto prisotni Srčni napaki so razdeljeni na dve skupini. Prvo je posledica dejstva, da je v človeškem telesu tam shunts (Bypass Tracks). Kisik, bogat z kisikom (prihaja iz pljuč), se vrne v pljuča. Hkrati pa tovora raste, ki pade na desnem prekatku in posodah, za katera kri pride v pljuča. To so pices:
okvara meddestranske particije. Diagnosticirano, če je ob rojstvu osebe med dvema atrijama ohranjena luknja
odsotnost arterialnega kanala. Dejstvo je, da ploda ne takoj ne dela takoj
arterijski kanal je plovilo, skozi katerega se kri odide okoli pljuč
interventrikularna septum napaka, ki je "gap" med prekatki
Obstajajo tudi preglede, povezane z dejstvom, da se kri sestane na poti ovir, zaradi česar je veliko več na srcu. To so takšni problemi kot zoženje aorte (grobe aorte), kot tudi stenoza (zože) aortnih ali pljučnih srčnih ventilov.
Insuficienca ventila vključuje napake srca. To je ime razširitve odprtine ventila, zaradi katerih se lopute ventilov v zaprtem stanju niso popolnoma zaprte, zaradi katerega del krvi pada nazaj. Pri odraslih ta srčna bolezen lahko temelji na postopni degeneraciji ventilov s prirojenimi motnjami dveh vrst:
Arterijski ventil je sestavljen iz dveh krila (mora biti sestavljen iz treh). Po statističnih podatkih se ta patologija najde na eni osebi iz sto.
Prolaps mitralnega ventila. Ta bolezen redko postane vzrok pomembnih pomanjkljivosti ventila. Trpijo pet do dvajset ljudi iz sto.
Ne samo, da so vsi vzorci, opisani popolnoma samozadostni, se pogosto najdejo v različnih kombinacijah.
Kombinacija, v kateri je interventrikularna septumska napaka istočasno izražena, hipertrofija (povečanje) desnega prekata, se aortni premik in zožitev izhoda iz desnega prekata imenujemo tetradoophollo. Ta tetrad pogosto postane vzrok za cianozo ("Sonyushnia") otroka.
Pridobljene okvare srca se oblikujejo pri ljudeh, kot pomanjkanje enega od srčnih ventilov ali stenoze. V večini primerov je mitralni ventil tisti, ki je med levim atrijem in levim prekatkom. Manj je verjetno, da bo dobil aortni ventil, ki se nahaja med levim prekatkom in aorto. Ventil pljučnega arterije je celo varnejši (tisti, ki deli desni prekat in je enostaven za ugibanje, pljučno arterijo) in tricuspid ventil, ki ločuje desno atrij in prekat.
Obstajajo primeri, ko se v enem ventilu pojavi tako insuficienco kot stenoza. To ni neobičajnih in kombiniranih ventilov, ko ni eno, ampak več ventilov se čudita ob istem času.
Na manifestacijah srčnih napak
Prva leta življenja pri otrocih Congenitalne srčne bolezni se ne smejo pokazati sploh. Vendar pa se navidezno zdravje ohrani več kot tri leta, nato pa bolezen še vedno plava na površino. Začne se manifestirajo s kratkim dihanjem med vadbo, palorjem in kožo sinusiness. Poleg tega otrok začne zaostajati za vrstniki v fizičnem razvoju.
Tako imenovane "modre pices" pogosto spremljajo nenadni napadi. Otrok se začne obnavljati nemirno, je remont, se pojavi kratkost dihanja in cianoza kože ("Sonyushost"). Nekateri otroci celo izgubijo zavest. Torej prehajajo napade pri otrocih, mlajših od dveh let. Poleg tega se otroci "tveganih skupin" radi sprostijo seje kretnje.
Druga skupina napak je prejela značilno "bledo". Kažijo se v obliki otrokovega zaostanka od vrstnikov v smislu razvoja spodnje polovice telesa. Poleg tega, od 8 do 12 let, otrok pritožuje na kratko sapo, omotico in glavobol, in pogosto pogosto doživlja bolečine v želodcu, nogah in srcu.
1. Koncept kršitve funkcije srčne mišice
Srčne motnje. Veliko srčnih bolezni, vključno s primarnim porazom srčne mišice, na koncu vodijo do miokarda ali stagniranja, srčnega popuščanja. Najučinkovitejše metode za preprečevanje je pri zdravljenju arterijske hipertenzije, pravočasno zamenjavo prizadetih srčnih ventilov in zdravljenja ishemične bolezni srca. Tudi z razvitim stagnacijo srčnega popuščanja je pogosto mogoče pomagati bolniku, uporaba zdravil, diuretikov (diuretric) in vazodilatatorjev, ki zmanjšujejo delovno obremenitev na srcu.
Motnje srčnega ritma (aritmije) se pogosto najdejo in jih lahko spremljajo takšni simptomi kot prekinitve ali omotica. Najpogostejše kršitve ritma, ki jo je odkrila elektrokardiografija, vključujejo prezgodnje zmanjšanje prestolov (ekstrasystoles) in nenaden kratkoročno povečanje atrijskih okrajšav (atrijska tahikardija); Te kršitve so funkcionalne, t.j. v odsotnosti bolezni srca. Včasih se sploh ne čutijo, vendar lahko in povzročijo veliko zaskrbljenost; V vsakem primeru so takšne aritmije redko resne. Bolj izrazite kršitve ritma, vključno s hitrimi vsemiskriminirajo atrijske kontrakcije (utripajoče aritmije), pretirano povečanje teh kratic (atrijskim flutter) in povečanje ventrikularnih znižanj (ventrikularna tahikardija) zahtevajo uporabo zdravil ali antiaritmičnih zdravil. Če želite ugotoviti in oceniti aritmije v kardioloških bolnikih, in izbiro najučinkovitejših terapevtskih zdravil trenutno izvaja neprekinjeno registracijo EKG skozi ves dan s prenosno napravo, včasih pa skozi senzorje, ki se vsiljevajo v srcu.
Za hudo delovanje srca vodi svojo blokado, tj. Zamuda električnega impulza na poti od enega kosa srca v drugo. S popolno blokado srca lahko pogostost rezalnih kratic pade na 30 na minuto in spodaj (normalna frekvenca v odraslih v počitku je 60-80 rezov na minuto). Če interval med okrajšavami doseže nekaj sekund, je možna izguba zavesti (tako imenovani napad Adams - Stokes) in celo smrt zaradi prenehanja krvnega oskrbe možganov.
2. Etiologija bolezni.
Posebni vzroki pojava prirojenih napak srca niso znani. Pogosto so povezani s kromosomskimi anomalijami, odkritimi med kariotipom, več kot 1/3 bolnikov s prirojenimi napakami srca. Najpogosteje je zaznana trisomija v kromosomih 21, 18 in 13. Poleg Dauna's Boople obstaja približno dvajset dednih sindromov, ki jih pogosto spremljajo prirojene okvare srca. Skupaj je patologija sindroma najdemo v 6-36% bolnikov. Monogena narava prirojenih napak srca je dokazana v 8% primerov; Približno 90% je podedovano večkratno, tj. To je posledica kombinacije genetske predispozicije in vpliva medijskih dejavnikov. Slednji deluje kot izzivanje, odkrivanje dedne predispozicije, ko je "prag" presežen s skupnim ukrepom.
Napake genetske kode in imbios embriogeneze se lahko pridobijo, če so izpostavljeni sadju in organizmu matere nekaterih neželenih dejavnikov [sevanje, alkoholizem, odvisnost od drog, endokrine bolezni matere (diabetes mellitus, tirotoksikoza), virusna in Druge okužbe, prenesene na žensko v prvem trimesečju nosečnosti (rdečka, gripa, hepatitis C), sprejem nosečnic nekaterih zdravil (droge litijevega, varfarina, talidamida, antimetabolitov, antikonvulzintov). Zelo pomembna pri nastanku patologije srca in plovila, mešane virusne in enteralne okužbe, ki jih premakne plod intrauterina.
Glavni razlog za oblikovanje pridobljenih srčnih napak je, kot je znan, endokarritis.
Endokarditis (endokarditis) - vnetje notranje lupine srca. Prvi opis vnetja endokarda pripada J. Buyou (1835). Predlagal je tudi, da pokliče ta patološki proces s strani endokarditisa, prvič razkrila etiološko povezavo slednjega z revmatizmom; Dokazalo se je tudi, da se pri prevzetih srčnih napakah razvijajo zaradi endokarditisa. Leta 1838 g.m. Sokolsky v monografiji "Doktrina bolezni dojk" je poudarila tesen odnos med revmatizmom in pridobljenimi srčnimi napakami, ki se pogosto izhajajo iz "pomanjkljivosti" in nepravilnega zdravljenja revmatizma.
Pri endokardu je vnetni proces najpogosteje lokaliziran na območju ventila. Tak en endokarditis se imenuje ventil. Ventili levega srčnega oddelka so najpogosteje prizadeti (mitral, nekoliko manj kot aortni), manj pogosto triki in zelo redko pljučni ventil.
Vnetni postopek se lahko lokalizira v območju tetive (Chorotal endokarditis), papilarne mišice, endokardium, obloga notranje površine atrije in prekatke (zaprti endokarditis); Zadnja lokalizacija je precej redka.
Poraz endokarda večinoma nastane kot posledica učinkov mikrobov ali njihovih toksinov (Streptococci, Staphylococci itd.) - Pomembna vloga pri razvoju endokarditisa je lastnica preobčutljivosti telesa. V 70-80% otrok je endokarditis manifestacija revmatizma (A. B. Volovik, 1948), na 2. mestu v frekvenci lahko date septične endokarde.
Z etiološkim načelom lahko vse endokarde razdelimo na 3 velike skupine:
I. revmatični endokarditis.
II. Septični endokarditis (bakterijska).
III. Endokardit različnih etiologije:
1. Traumatic (pooperativna).
2. Tuberkuloza.
3. Nebakterijske endokarde (endokarde na Uremia, Diabetic Coma).
4. endokarde v collamines.
5. endokarde z miokardnim infarktom.
6. endokarde druge etiologije.
Glede na resnost bolezni in resnosti endockardita, je običajno, da se razdeli na benigno in maligno.
Patoanomatske endokarde so razdeljene na Warthamy, razpršeni (revmatični holvulitis), ulcerozni, fibrini.
Endokardits odlikuje oster, subakutni, kronični, nenehno ponavljajoči se, kot tudi primarni in vrnjeni.
3. Patogeneza bolezni. Glavna raven patogeneze.
Zgoraj navedeni dejavniki, ki vplivajo na sadje v kritičnih trenutkih razvoja, kršijo tvorbo srčnih struktur, povzročajo displastične spremembe v njenem okviru. To se dogaja nepopolno, nepravilno ali pozno zaprtje particij med atricialistom in prekatli, pomanjkljivo tvorbo ventilov, nezadosten obrat primarne kardio cevi, da tvori zbrana prekat in napačno razporeditev glavnih plovil, luknje, značilne za sadje Konzervacije se ohranijo. Hemodinamika ploda ponavadi ne trpi, otrok se je rodil dobro razvit. Nadomestilo se lahko shrani in nekaj časa po rojstvu. V tem primeru se prirojene okvare srca kažejo le v nekaj tednih ali mesecih, včasih pa v drugem ali tretjem letu življenja.
Odvisno od značilnosti krvnega obtoka v velikem in majhnem krogu so prirojene napake srca razdeljene na tri skupine.
Tabela 1. Razvrstitev prirojenih napak srca
Pices s prelivom majhnega kroga krvnega obtoka so do 80% vseh prirojenih napak srca. Združujejo jih prisotnost patološke komunikacije med velikim in majhnim kroženjem kroženja in (sprva) izpust krvi iz arterijske postelje do venskega. Prelivanje desnih delov srca vodi do svoje postopne hipertrofije, zaradi česar se lahko referenčna smer spremeni na nasprotno. Posledično se razvija skupna poškodba srca in insuficience krvnega obtoka. Prelivanje majhnega kroga prispeva k pojavljanju akutne in nato kronično patologijo respiratornih organov.
V središču napak z izčrpanjem majhnega kroga krvnega obtoka se je najpogosteje zoženje svetlobne arterije. Nezadostna nasičenost venske kisika v krvi vodi do konstantne hipoksemije in cianoze, ki zaostajajo v razvoju, tvorba prstov v obliki "bobna palice".
Z neplačili z izčrpanjem velikega kroga krvnega obtoka nad lokacijo zožega, hipertenzija se razvija, razmnoževanje na plovilih glave, ramenskega pasu, zgornje okončine. Plovila spodnje polovice telesa prejmejo malo krvi. Kronična okvara levega prekata se razvija, pogosto z okvaro Borzawater ali s koronarno okvaro.
4. Klinika bolezni.
To je odvisno od velikosti in lokacije napake particij, stopnjo zoženja plovila, smer krvnih olajšav in sprememb v tej smeri, stopnjo padanja tlaka ravni v svetlobnem arterijskem sistemu itd. Z majhnimi napakami (na primer v interpresecijski particiji, mišični del interventrikularne particije, je lahko rahla stenoza svetlobne arterijske) klinične manifestacije odsotna.
Prirojene okvare srca je treba sumiti, ko je nalepka otroka zaznana v fizičnem razvoju, nastop kratkega kratkotrajnosti dihanja pri vožnji, palllery (aortete) ali cianotično barvo kože, izreka akrocinanoza (stenogradna arterijska stenoza, Tetrad fallo). Pri pregledu prsnega koša lahko identificirate "srčno grbo", s palpacijo srca - sistolični (z visoko DMWP) ali systologijo-diastolico (z odprtim arterijskim protokolom) Jitter. Ko tolkala, velikost povečuje in / ali spremeni konfiguracijo srca. Z auskultation, bodite pozorni na delitev tonov, v središču drugega tona na aorto ali svetlobno arterijo. Z večino napadov lahko poslušate sistolično grobo, včasih strganje hrupa. Pogosto se prenaša na hrbtni strani in se običajno ne spreminja pri spreminjanju položaja telesa in obremenitve.
Na posebnosti "modre" napak, v kombinaciji z zožem svetlobne arterije (predvsem tetradyafallo), poleg celotne cianoze vključujejo najljubši salon pose v skvotnem in kratkih cianotskih (hipoksičnih) napadih, povezanih s spastičnim zožem desne prekata trakta in akutna možganska hipoksija. Hipoksični napad se nenadoma pojavi: anksioznost, razburjenje, kratkost diha in cianoza raste, je mogoče izgubiti zavest (omedlevica, krče, apnea). Napadi se nadaljujejo od nekaj minut do 10-12 ur, pogosteje pa jih opazimo pri otrocih zgodnjega otroštva (do 2 leti) z anemijo za pomanjkanje železa in perinatalne encefalopatije.
Zmanjševanje aorte na kateri koli ravni vodi do sistolične in diastolične preobremenitve levega prekata in spremembe krvnega tlaka: Med stenozo na območju aortnega ventila je krvni tlak spuščen, ko se zapletena aorta poveča v roki in zmanjšamo na noge. Za aortne pregreze, zaostanek pri razvoju spodnje polovice telesa in videz (8-12 let) pritožb, ki niso značilni za otroke in motnje cirkulacije v velikem krogu (glavobol, šibkost, kratko sapo, omotica, bolečine v srcu, trebuh in noge).
Potek prirojenih srčnih napak ima določeno periodičnost, ki omogoča poudarjanje treh faz.
Primarna prilagoditev faze. Po rojstvu otrokovo telo prilagaja hemodinamskim motnjam, ki jih povzročajo prirojene napake srca. Nezadostne kompenzacijske zmogljivosti, nestabilno stanje otroka v zgodnji starosti včasih vodi do hudega pretoka vice in celo do smrti.
Faza relativnega nadomestila se pojavi na 2-3rednem letu življenja in lahko traja več let. Stanje otroka in njen razvoj se izboljša zaradi hipertrofija in hiperfunkcij miokardov različnih delov srca.
Terminal (nepopravljiva) faza je povezana s postopno razvijanjem miokardne distrofije, kardioskleroze, zmanjšanja koronarnega pretoka krvi.
Zapleti. Prirojena bolezen srca je lahko zapletena zaradi krvavitve v možganih, miokardnem infarktu, pa tudi dodajanje nalezljivega endokarditisa.
Laboratorijske in instrumentalne raziskave
V krvnih preiskavah na "modre" napake, zmanjšanje RA02 in povečanje RA02, povečanje vsebnosti eritrocitov, hematokrita in hemoglobina koncentracije. EKG odkrivanje znakov hipertrofije in preobremenitev posameznih srčnih komor: desni oddelki - z "modrimi" napakami, levo - z "bled". Sistični in diastolični zvoki so pritrjeni na FKG, značilne za vsako podpremo obliko, amplitudo, frekvenco, lokacijo in trajanje. ECHOCG vam omogoča, da vizuacijo napak particij, kalibra velikih plovil, porazdelitev pretoka krvi.
Z radiografijo je zaznana kardiomegalija, pomanjkanja srčnega senca [MITRAL, z gladkim "pasom srca", z odprtim arterijskim protokolom, aortnim ("čevelj") s tetradeopallo], zoženje žilnega žarka v frontalna ravnina in jo širimo v sagitalno (s prenosom plovnih plovil). S storitvami, ki jih spremlja majhen preliv kroga (lahka hipertenzija), se okrepi žilni vzorec pljuč.
Diagnoza in diferencialna diagnostika
Diagnoza prirojenih srčnih bolezni temelji na zgodnji (od trenutka rojstva ali prvih 2-3 let življenja) videz utrujenosti, kratkost dihanja, cianoze, "srčno grbo", tresenje nad regijo Srce, kardiomegalija, stalen intenziven hrup, ki se izvaja na hrbtu. Dajte arterijski pritisk na roke in noge. Diagnoza potrjuje detekcijo znakov EKG hipertrofije in preobremenitvenih komor v srcu, pritrjevanju tipičnega hrupa na FCG, vizualizacijo vizumiranja ECCG, odkrivanje kršitev plinske sestave arterijske krvi. Razkrijte spremembo v konfiguraciji srca na radiografiji prsnega košarskih organov.
Diferencialna diagnoza v obdobju novorojenčka in zgodnjega otroštva se izvaja s prirojenimi zgodnjimi in poznimi karticami. Po treh letih se prirojene okvare srca razlikujejo z imprematičnimi srcami, revmatizmom, bakterijskim endokarditisom, kardiomiopatijo, funkcionalnimi okvarjenimi aktivnostmi kardiovaskularnega sistema. Slednje je pogosto displazija konstrukcij vezivnega tkiva srca in prirojenih majhnih nenormalnosti (dodatni akordi, PMK, značilnosti strukture particij, noben mišic itd.). Prav tako je treba razlikovati med prirojenimi napakami src
Za to bolezen je značilna sprememba srčnega utripa - pospešek ali počasno gibanje. Večina manifestacij aritmije ni nevarna in ima enkrat. Vendar pa lahko v nekaterih primerih simptomi ogrožajo človeško življenje.
Vnetna bolezen srca
- Notranja površina srčne lupine se lahko vnese, ki se imenuje ta bolezen - endokarditis.. Pogosto so priloženi vnetni procesi ventilov in bližnjih plovil.
- Ko se toksini in okužbe pojavijo v telesu, se lahko vnetja v srčne mišice razvijejo - miokardatis.. Bolezen je lahko neodvisna ali bistven glede na druge bolezni.
- Perikarditis. Zanj je značilna kopičenje tekočine v perikardiji, ki vključuje kršitev funkcij srčne mišice. Povezane bolezni manifestacije so vnetni procesi na visceralnih in paritetnih letakih Perikardije.
Arterijska hipertenzija in hipotenzija
- - bolezen, pri kateri je v telesu nenehno prisoten povečan krvni tlak. Pojavi se s težavo krvnega toka zaradi slabe prehodnosti v plovilih. Iz srca zahteva več truda za potiskanje krvi, ki ima za posledico patologije. Ali pa se imenuje tudi bolezen, kot - nenehno drži visok pritisk. Pogosto skupna bolezen srca, ne-zdravljenja. Hipertenzija je mogoče nadzorovati. Zdravljenje ne poveča tveganja za razvoj mase bolezni srca.
- - Zmanjšanje krvnega tlaka za več kot 20% začetnega / konvencionalnega pomena srednje krvnega tlaka. Zmanjšan tlak je lahko oster in kroničen.
Ishemične lezije
- Prenehanje oskrbe s krvjo kateremu koli oddelku srca 15 minut vodi do umiranja mesta tega vitalnega organa. Miokardni infarkt- rezultat tega incidenta in s krajšim delovnim časom, akutno obliko bolezni srca.
- Bolezen koronarnih arterij - Slovarjanje kisika v koronarnih arterijah. Bolezen, ki izhaja iz začetne ateroskleroze in povzroča tveganje miokardnega infarkta.
- Kombinacija ishemične bolezni srca in ateroskleroze, ki opolnjuje pretok krvi, vodi do take bolezni kot angina. Na stenah plovil obstajajo karakteristične plake, ki povzročajo slab pretok krvi in \u200b\u200bbolečine v srcu.
Poraz krvnih žil
- Kardioskleroza - Patologija zamenjave srčnega tkiva na križju. Posledično se obremenitev na miokardu poveča, kar vodi do povečanja in sprememb v preostalem delu srca.
- Koronarna bolezen srca- Kombinacija bolezni, ki negativno vpliva na krvno patentnost v koronarnih plovilih. Obstajajo takšne bolezni zaradi plovil, na stenah, od katerih se pojavijo plake, ki sestojijo iz maščob, soljenih sedimentov itd.
- AterosklerozaPraviloma se nanaša na starejše in označuje kopičenje plakov na plovilih, ki vodijo do težavnosti pretoka krvi, izgubo elastičnosti plovil.
Patološke spremembe
Valve Vilvecks.
- Zoženje mitralnega ventila - mitralna stenoza, ki vodi do milosti stene luknje v levem atrijskem ventriku. Najpogosteje se ta bolezen razvija po prenosu revmatizma, manj pogosto - po bolezni srca.
- Neuspeh mitraventil je bolezen, pri kateri se krva, ki jo oddaja levi prekat, delno vrnjena nazaj, ojača tlak in prostornina vsebnosti prekata. Bolezen pripelje do stagniranja krvnih pojavov v srcu.
- Mitralni ventil Prolapse. Pogosto se srečujejo pri mladih, trpijo za približno 15% prebivalstva. Prolapsa je izražena pri otekanju krila mitralnega ventila. Bolezen je prirojena ali dedna.
- Med pridobljenimi srčnimi napakami je najpogostejša aortno stenoza. Vsak 10 pokojnin je predmet te bolezni. Se pojavi kot posledica patologij krila v aornem ventilu.
- Pomanjkanje aortnega ventila - izguba sposobnosti ventila, da učinkovito zaprete levi prekat iz obratnega toka krvi iz aorte. Bolezen je povezana s kompleksno diagnozo, saj ni bolečine, pacienta pa se pritoži na bolnišnico z pritožbami na začetku bolezni.
- Srčna bolezen- deformirana struktura oddelkov srca, ki se pojavlja v času življenja ali od rojstva. To vodi do nepravilnega dela vseh krvnih sistemov kot celote in preprečuje normalno delovanje srca v različnih variacijah, odvisno od narave in položaja deformacije.
 Hipotenzija (hipotenzija) se nanaša na znatno zmanjšanje tlaka krvi (ali arterija).
Hipotenzija (hipotenzija) se nanaša na znatno zmanjšanje tlaka krvi (ali arterija).
Takšno stanje redko vodi k razvoju vseh resnih bolezni, vendar zaradi tega lahko oseba nelagodje.
Kakšni so vzroki hipotenzije in kako se spopasti z njim?
Simptomi
Mnogi ljudje so naleteli na znižani pritisk. To stanje je ime - hipotenzija, kazalniki A / D pa se zmanjšajo za več kot 20% norme (120/70).
Komentarji V življenju sodobne osebe so dejavniki nenehno prisotni, negativno vplivajo na stanje kardiovaskularnega sistema.
V življenju sodobne osebe so dejavniki nenehno prisotni, negativno vplivajo na stanje kardiovaskularnega sistema.
Pomanjkanje gibanja, stresa, slabih navad, prenajedanja - vse to vodi do povečanja krvnega tlaka, in v kronični obliki - do arterijske hipertenzije (AG). Ta bolezen povzroča opazno poslabšanje zdravstvenega stanja in zmanjšanje kakovosti življenja, nato pa jo pogosto povzroča srčni napad ali kap.
Zato je pomembno priznati bolezen v najzgodnejših pore, ko je proces še vedno reverzibilen. In še bolje - poskusite se izogniti.
Komentarji Bolezen, pri kateri opazimo osebo visok krvni pritiskV medicinskih krogih se imenuje hipertenzija.
Bolezen, pri kateri opazimo osebo visok krvni pritiskV medicinskih krogih se imenuje hipertenzija.
Arterijski tlak je stabilen, od 160/95.
Za 15 dni je treba zabeležiti najmanj trikrat.
Nevarno bolezenKer, če je hipertenzija, ta težava, je odšla daleč, lahko dajo zaplete v obliki usodnega infarkta, izgube zavesti in kap.
Komentarji
Ena od skupnih srčnih patologij je kršitev miokardne prevodnosti. Prav tako lahko izpolnite to patologijo pod imenom "Srčni blok".
To je relativno pogost pojav, ki ga lahko povzroči odstopanje in bolezni celotnega spektra, zato jih je treba podrobno obravnavati.
Kaj je to
Natančneje, potem kršitev miokardne prevodnosti ni bolezen / patologija, ampak celotna skupina bolezni / patologije.
Komentarji
Hipertrofija levega atrija je bolezen, pri kateri pride do levega prekata srca, zato površina izgubi elastičnost.
Če se kodvidno tesnilno pečat pojavi neenakomerno, obstajajo tudi motnje pri delovanju aortnih in mitralnih srčnih ventilov.
Danes je merilo hipertrofije odebelitev miokarda na 1,5 cm in več. Ta bolezen je trenutno glavni vzrok zgodnje smrti mladih športnikov.
Komentarji
Nevarna bolezen
Človek, ki trpi zaradi aritmije, je v skupini tveganja na nastanku kap in miokardnega infarkta. To je posledica dejstva, da se, ko je pri aritmiji, srce nepravilno zmanjša, kar ima za posledico trombom.
S tokom krvi se ti strdki ukvarjajo s telesom in kjer bo trombom obtičal, se bo zgodilo zamašitev in oseba bo zbolela.
Komentarji
Tukaj si šel na kliniko. Na tej strani najdete sestavo zdravnikov, njihove izkušnje in razen telefona za obisk. Ni slabo, da preberete mnenje obiskovalcev, ki so prejeli nasvet. Vsi bi se radi posvetovali s svojim znanstvenikom. Bodite pozorni na slabe ocene, da bi se izognili neupravičenim situacijam. Kakovost storitev v vsaki kliniki je odvisna od kakovosti usposabljanja zdravnikov in tudi na ravni instrumentov, ki so nameščeni v kliniki. Vsaka zdravstvena ustanova se ne more pohvalitvi z zadnjim kompletom instrumentov opreme. To ni odveč za nepomembno, ali obstaja profesor ali drugega strokovnjaka najvišjega razreda v kliniki.
Zadnji teden ukrepa "Začnite letno od zdravja!"
Po mnenju Svetovne zdravstvene organizacije iz desetih temeljnih vzrokov umrljivosti zemeljske populacije, je ishemična srčna bolezen (CHA) na drugem mestu - to je približno dva in pol milijona žrtev na leto, in kapi in druge cerebrovaskularne bolezni - na 6. mestu in je približno en milijon. Bolezen je lažje opozoriti na zdravljenje!
Klinika Svete Catherine Ta del, ki je posvečen bolezni srca. Upamo, da bodo te informacije zanimive za vas in koristne, ker je pomembno, da boste razumeli, da samo vi ste sposobni nadzorovati situacijo in stanje vašega zdravja! Ne ostanite brezbrižni za vaše težave!
Hipertonična bolezen ( bistvena arterijska hipertenzija.) - To je najpogostejša bolezen na svetu. Vsaka tretja oseba na svetu je hipertenzija. Za bolezen je značilna odpornost krvnega tlaka nad ravnijo 140 na 90 mm Hg. Umetnost. In kažejo motnje funkcije možganov, srca, ledvic in mrežnice.
Kap je eden najpogostejših in mogočnih zapletov hipertenzivnega bolezni, zaradi akutne kršitve možganske cirkulacije in okvarjene možganske funkcije.
Johann Sebastian Bach, Franklin Roosevelt, Walter Scott, Frederico Fellini, Lenin, Stalin, Andrei Mironov - Tukaj je daleč nepopoln seznam mrtvih iz kap.
Obstaja zabloba, da je starejši dopustno nepomembno povečanje krvnega tlaka. Vendar je to mnenje napačno. Tudi s povečanjem tlaka na 10 mm Hg. Tveganje gibanja kapi se dviga 7-krat!
Glede na visoko razširjenost bolezni priporočamo, da občasno izmerite stopnjo arterijskega tlaka in ko je preseženo 140/90 Hg Hg. Če želite prijaviti za zdravnika, tudi če se zgodi asimptomatsko. Razkrita hipertenzivna je le torb ledene gore, glavni del pacientov je približno dve tretjini - niti ne sumijo, da trpijo zaradi te mogočne bolezni.
Obstajajo posamezniki, ki so nagnjeni k razvoju arterijske hipertenzije. Prvič, to so osebe, ki uporabljajo pretirano količino soli ali debelih. Dednost se igra tudi z veliko vlogo - tudi če eden od staršev trpi zaradi te bolezni, imajo otroci tudi veliko možnosti, da se zbolijo z arterijsko hipertenzijo.
Kaj storiti, če ste našli narten pritisk 140/90 mm hg.st. ali višje? Najprej vas moram takoj obvestiti o vašem doktorju ali nas kontaktirajte v kardiologiji sv. Catherine. Obstaja tudi več preprostih priporočil, ki bodo pomagale zmanjšati krvni tlak:
- Skladnost z dash prehrano. Omejevanje uporabe kuharske soli do 5 g na dan. Dnevna uporaba izdelkov, ki vsebujejo kalcij, magnezij in mikroelement (nizko vsebnostjo maščob, jogurti, otrobi, kajenje, rozine, banane, morski sadeži). Popravljiv učinek na arterijski tlak nekaterih proizvodov (tonične napitke) je zbledela karcada za čaj, pritrjevanje zelenega čaja, sok sveža pesa ali črnigana. Ne zlorabljajte z obilico tekočine (do 1-1,5 l / dan).
- Ustrezen fizični napor. Obvezni način aktivnosti motorja in usposabljanja. Samo kinetične vrste vadb so dopustne (brez pretiranega napora.). Priporočeno trajanje vadbe je vsaj 30 minut na dan, vsaj 5 dni na teden. Ne pozabite, redne fizične vaje zmanjšujejo krvni tlak v povprečju za 3,5 / 3,2 mm Hg.
- Zmanjšanje odvečne telesne mase. Tudi z običajnim razmerjem rasti teže, je treba spomniti na nadzor nad velikostjo pasu, ki v obodu ne sme presegati 110 cm pri moških, in pri ženskah - 88 cm. Zmanjšanje odvečne telesne mase za 5 kg Omogoča zmanjšanje krvnega tlaka v povprečju za 4,4 / 3,6 mm Hg.
- Sistematičen nadzor krvnega tlaka. Zaželeno je, da ga nadzorujete zjutraj takoj, ko se zbudite, ne da bi vstali s posteljo (tako imenovani bazalni krvni tlak).
Če vaš zdravnik še vedno priporoča zdravljenje z zdravilom Antihipertenzivi, je treba strogo upoštevati, saj sodobne predstavitve zdravljenja hipertenzivne bolezni pomenijo vsakodnevna zdravila. Do danes, v arzenalu zdravnika-kardiologa, je veliko varnih tudi pri dolgotrajni uporabi zdravil. Zdravnik bo poskušal izbrati najprimernejše droge, ki temeljijo na drogah, ki učinkovito in zanesljivo zmanjšujejo krvni tlak in preprečili razvoj takšnih resnih zapletov kot kap ali miokardni infarkt.
Ishemična bolezen srca (IBS) je kronična bolezen, ki jo povzroča pomanjkanje napajanja krvi v srčno mišico ali, z drugimi besedami, ishemija. V veliki večini (97-98%) primerov je CHD posledica ateroskleroze srčnih arterij, to je zoženje njihovega lumna zaradi tako imenovanih aterosklerotičnih plašč, ki so nastale med aterosklerozo na notranjih stenah arterije.
Hkrati je lahko tečaj bolezni drugačen, v zvezi s katerim obstaja več večjih kliničnih oblik IBS. To je angina, miokardni infarkt in tako imenovani post-infarkt kardioskleroza, ki je neposredna posledica miokardnega infarkta. Te oblike bolezni najdemo pri bolnikih z izoliranimi in kombinacijami, vključno z različnimi zapleti in posledicami. Ti vključujejo, srčno popuščanje, to je zmanjšanje črpalne funkcije srčne mišice, srčne utemeljene motnje ali aritmije, polno istega srčnega popuščanja, in včasih nenaden srčni postanek, in nekatere druge zaplete.
Ta raznolikost manifestacij bolezni je določena s široko paleto terapevtskih in preventivnih ukrepov, ki se uporabljajo pri zdravljenju koronarne bolezni srca. Do danes je najbolj natančna in diagnostično dragocena metoda za preverjanje IBS koronarna angiografija . Ta postopek je radiografska študija krvnih žil. Napoved in delovna zmogljivost bolnikov je odvisna od pogostosti poslabšanja ishemične bolezni srca, pa tudi na naravo in odpornosti oslabljenih srčnih funkcij (in drugih organov), ki se je zgodila zaradi zapletov bolezni.
Pravočasna diagnoza in ustrezno zdravljenje je najzanesljivejši način, da prenese kardiovaskularne bolezni. Ni rezervnega življenja - to morate obdržati!
Poljsko-ameriške srčne klinike
Podjetje z omejenim odzivom z imenom Poljsko-ameriške srčne klinike je leta 2000 ustanovil izkušeni kardiologi in srčni kirurgi iz Poljske in Združenih držav. Naš glavni cilj je najvišjo omrežja poljsko-ameriških srčnih klinik. Trenutno imajo poljsko-ameriške srčne klinike 20 podružnic na Poljskem, ki vodijo visoko specializirane zdravstvene storitve v višini diagnoze in zdravljenja srčno-žilnih bolezni.
Vse panoge poljsko-ameriške srčne klinike vodijo 24-urno dolžnost za bolnike z različnimi vrstami akutnega koronarnega sindroma, v akutni miokardni infarkt.
Naš dosežek je zmanjšati smrtnost v srčnem napadu od 30 do 3% na Poljskem.
Poljske-ameriške klinike je v letu 2011 ustanovila nov kardiovaskularni center na Poljskem s hibridnim operacijskim prostorom, kjer lahko interdisciplinarna srčna kardiološka kardiološka ekipa izvede inovativne operacije. Kardiovaskularni center je specializiran za operacijske tehnike videa Cardoscope - minimalno invazivne kar srčne kirurške operacije.
Poljsko-ameriške srčne klinike imajo možnost sprejemanja bolnikov iz celega sveta v zdravstvenih ustanovah na Poljskem, ki zagotavljajo široko paleto zdravstvenih storitev. Naši bolniki ponujajo tudi specializirani medicinski prevoz z rešitvami v naših klinikih in popolno rehabilitacijo po zdravljenju v »letovišču UTRON«.
Rezultati in učinkovitost zdravljenja v poljsko-ameriških srčnih klinikah (PAX):
Preživetje bolnikov na leto od nastanka akutnega koronarnega sindroma (OCS) v zdravstvenih ustanovah poljsko-ameriške srčne klinike je:
V primeru najbolj nevarnega miokardnega infarkta z dvigom segmenta ST (tj. Electrocardiogram fragment) je 88,9%, \\ t
V primeru miokardnega infarkta brez dviganja segmenta ST - 90,6%, \\ t
V primeru nestabilne angine - 95,7%.
Če primerjate te podatke z evropskimi rezultati, zbranimi v registru ACS-2 - podatki Evropskega kardiološkega združenja) - so boljši v Paxu:
Miokardni infarkt brez dviganja segmenta St Pax 90,6% v primerjavi z 88,9% - Evropski kazalnik
Nedavna angina Pax je 95,7% v primerjavi z 94,7% - Evropski kazalnik.
3-letna stopnja preživetja bolnikov z akutnim koronarnim sindromom je višja kot v primerljivi skupini bolnikov, ki so bile vnesene v Mednarodni registrski Grace (globalni register akutnih koronarnih dogodkov) za približno 7%. 87% Po Paks v primerjavi z 80% - Register milosti.
Edinstvene prednosti poljsko-ameriške srčne klinike.
1. Fokusiranje diagnostike, kardiologije, srčno kirurgijo in vaskularno kirurgijo v istem zdravstvenem centru - kompleksnost diagnoze in zdravljenja kardiovaskularnih bolezni v enem centru za stranko!
Posvetovanja in neinvazivna raziskava
- kardiologija, srčno kirurška posvetovanja in na področju vaskularne kirurgije
- neinvazivna raziskava: EKG sama in po obremenitvi, U UKH, Halter,
- nadzor in programiranje stimulansov in kardiovirnega defibrilatorja
Zdravstvena vizualizacija
· Pregled z računalniško tomografijo
· Magnetna resonanca.
Postopki zdravljenja
Diferencialna diagnoza pljučnega srca.
Prisotnost pljučnega srca je še posebej pomembna za ugotavljanje pri starejših bolnikih, ko je verjetnost sklerotske spremembe v srcu visoka, še posebej, če se že vrsto let skrbi kašelj z mokro vejo (kronični bronhitis) in obstajajo očitne klinične manifestacije uničenja neuspeha. Določitev sestavka plina iz krvi je najbolj informativna, če je to potrebno, da se določi, katera od prekata (desno ali levo) je koren vzrok bolezni srca, saj se izrazito arterijsko hipoksomijo, hiperkapinija in acidoza redko najdemo v pomanjkanju levice srce, razen če istočasno razvijamo pljučne edeme.
Dodatne potrditve diagnoze pljučnega srca dajejo rentgenske in EKG znake povečanja desnega prekata. Včasih, če se sumi pljučno srce, se zahteva kateterizacija desnih srčnih oddelkov. V primeru te študije se razkrije, praviloma, hipertenzijo v pljučnem deblu, normalni tlak v levem atriju (tlak pljučnega debla) in klasične hemodinamične znake pomanjkljivosti desnega prekata.
Povečanje na desnem prekatku je značilna prisotnost srca na levi meji prsnice in IV srčnega tona, ki nastane v hipertrofičnem prekatu. O sočasni pljučni hipertenziji se predpostavlja v primerih, ko je zaznan srčni potisk v drugem levem prostoru v bližini prsnice, nenavadno glasen 2. komponenta II tona srca v isti regiji in včasih v prisotnosti hrupa pomanjkanja ventila pljučnega debla. Z razvojem pomanjkanja desnega prekata, dodaten ton srca pogosto spremlja, kar povzroča pojav ritma ritma desnega prekata. Hidrotoraks se redko pojavlja tudi po izrecnem neuspehu. Trajne aritmije, kot so utripanje ali zobni atrijski, so tudi redki, vendar prehodne aritmije običajno nastanejo v primeru hude hipoksije, ko se dihalna alkaloza pojavi zaradi mehanske hiperventilacije. Diagnostična vrednost elektrokardiografije na pljučnem srcu je odvisna od resnosti sprememb v pljučih in motnjah prezračevanja (tabela 191-3). To je najbolj dragoceno v žilnih boleznih pljuč ali poškodbe intersticijskega tkiva (zlasti v primerih, ko jih ne spremlja poslabšanja bolezni dihal), ali z alveolarno hipoventilacijo v normalnih pljučih. Nasprotno, na pljučnem srcu, ki se je drugič zaradi kroničnega bronhitisa in emfizema, povečanje svetlobe in epizodične narave pljučne hipertenzije in preobremenitve desnega prekata, so diagnostični znaki prave prekatne hipertrofije redki. In tudi če je povečanje desnega prekata zaradi kroničnega bronhitisa in emfizema precej izrazito, saj se zgodi med poslabšanji med okužbo zgornjega dihalnega trakta, EKG znaki so lahko nejasne zaradi rotacije in srčnega pobota, povečanje razdalje Med elektrodami in površino srca prevladujejo dilatacije nad hipertrofijo s povečanjem srca. Tako je zanesljiva diagnoza naraščajočega desnega prekata, je mogoče dati v 30% bolnikov s kroničnim bronhitisom in emfisens, v kateri je desno hipertrofija prekatanja zaznana z obdukcijo, medtem ko je taka diagnoza lahko enostavno in zanesljivo namestiti v veliko večino bolnikov s pljučnim srcem. Patologija pljuč, ki niso kronični bronhitis in emfizem. Ob upoštevanju, da je bolj zanesljiva merila za hipertrofijo desnega prekata v pacientu s kroničnim bronhitisom in emfisens, so predstavljeni naslednji: S1Q3-tip, odklon električne osi srca več kot 110 °, S1, S2 , S3-tipa, razmerje R / S v dodelitvi V6 Tabela 191-3. EKG znaki kroničnega pljučnega srca
1. Kronične obstruktivne pljučne bolezni (verjetne, vendar ne diagnostične znake povečanja desnega prekata) "a)" P-pulmonale "(v vodi II, III, AVF) b) Odstopanost osrčne osi na desni več kot 110 ° C ) Ratio R / S V6 \u003e\u003e\u003e
Center srca v centru Kijev
Pavel Glebov | 12/21/2014.
Moja žena je tujec, pišem pritožbo na njeni zahtevi:
Vsakdo, ki mora upravljati srce, je, da gremo na srčni inštitut.
Imate nekaj, da ste ponosni na in prepričani, da bo vse, kar bo storil profesionalno, plus odlične pogoje in opremo. Poleg tega v primerjavi z zahodnih klinik, prav tako fiskalni. Jasno je, da bo vse znano v primerjavi, vendar je še vedno operacija srca, in ne apendicitis, in potrošni material, a priori, ne more biti poceni.
Posebno zahvaljujoč Borisu Todurovi - moderni in pametni vodja, in kar je najpomembnejše - srčni kirurg z velikim pismom
Kalinichenko S.A. | 07/22/2014.
"Klinika srca" - Cardiocenter v Jekaterinburgu
HCLINIC.RU/, ki predstavlja izčrpne informacije o svojih dejavnostih.Zdravje ljudi vsako leto slabi, tveganje za bolezni srca in ožilja po starosti 35 let nenehno raste. Pravočasno pregledovanje srca vam omogoča, da odkrijete morebitno patologijo, po katerih je ukrep za nevtralizacijo.
Kardiologijo v Yekaterinburgu predstavljajo več velikih zdravstvenih centrov, katerega glavni namen je identifikacijo bolezni srca in ožilja pri bolnikih. Takšni centri vključujejo kardiocenter "Klinika za srce", ki v svojem delu uporablja najnovejše tehnologije in diagnostične tehnike za pridobitev zanesljivejših informacij. Iz kakovostnih podatkov, pridobljenih kot posledica diagnoze srca, in učinkovitosti nadaljnjega zdravljenja bolnika je odvisna. V "Klinika za srce" za visoko kakovostne raziskave se uporabljajo: biokemični krvni test, računalniško tomografsko srce. Ultrazvok srca. Za vsakega oddelkov kardiocenter, lahko dobite podrobne informacije na spletnem mestu.
Ločeno, je vredno razdeliti to računalniško tomografijo. V "srčni kliniki" je na voljo najsodobnejše v celotnem Sverdlovsk regiji napravi. Z njim lahko dobite najbolj natančno diagnozo, glejte najmanjše spremembe v plovilih. Zaradi visoke kakovosti dobljenih rezultatov lahko sčasoma izberete optimalen način zdravljenja.
HCLINIC.RU/ je predstavil celovit seznam storitev, ki jim je sprejem kardiologa, raziskave na računalniškem tomu igranju, ultrazvok, celovitem pregledu, laboratorijskih raziskavah, rehabilitacijskih programih za bolnike. Za približen znanci so te informacije pomembne, vendar najprej je treba obiskati zdravnika, da izbere ustrezen pogled na anketo. Lahko se prijavite tudi na recepcijo skozi mesto Cardio Center.
Glavna stvar je, da se spomnite, da je zdravje ljudi ena stvar! In to je treba nenehno poskrbeti za to, redno preverjati.
Klinika in zdravljenje pljučnega srca v phthisiopulmoloških bolnikih
A.K. Ivanov, K.G. Tarasova.
Problem pljučnega srca (LS) pri bolnikih s tuberkulozo dihalnih organov je velik interes za ta čas, čeprav je leta 1819 R. LAENNEC razkril ostro hipertrofijo in klicanje desnega prekata v ženski, ki je umrla od tuberkuloze in emfizeme pljuča s hudo odpovedjo dihanja. V zadnjih letih se je umrljivost povečala zaradi tuberkuloze respiratornih organov, ki je povezana z rastjo skupnih in progresivnih oblik tuberkuloze v strukturi bolečine, pa tudi s povečanjem števila bolnikov s kroničnim tokom Tuberkuloza, razvita zaradi pokroviteljstva poližerjev mikobakterijskih sevov.
Ideje o zdravilih so večinoma odgovorne za opredelitev V.P. SyloveSTrov (1991), v skladu s katerim "pod drogami je treba razumeti kot celoten kompleks hemodinamskih motenj (predvsem sekundarna pljučna hipertenzija), ki se razvija zaradi bolezni bronhopulmonarnih aparatov in se kaže na zadnji fazi z nepopravljivimi morfološkimi spremembami v desnem prekazu srca z razvojem progresivne insuficience krvnega obtoka. "
Klinika uporablja klasifikacijo pljučnega srca b.e. Glasovanje (1964) (tabela 1). Od položaja sodobnih študij na področju patogeneze drog pri bolnikih s tuberkulozo dihalnih organov je treba opozoriti, da je tuberkuloza pljuč s svojo izvirnostjo patogenetskih mehanizmov razvoja, porazdelitev vaskularnega kanala, bronhialnega lesa, Limfna plovila in kontaktne poti se lahko predstavijo v več poglavjih te klasifikacije. Osnova še vedno ostaja časovna značilnost postopka, in pljučna tuberkuloza praviloma vodi do kroničnih zdravil, subakutna tvorba zdravil, ki so specifične za acuene, določena (milijardna tuberkuloza, žalostno pljučnico). Spontani pnevmotoraks kot zaplet pljučne tuberkuloze (zaradi hitrega razvoja v času) lahko privede do razvoja akutnih LS.
Glavni mehanizem v patogenezi zdravil je pljučna hipertenzija (LH). Tlak v majhnem krogu krvnega obtoka (ICC) se šteje, če presega normalne vrednosti (sistolični 30 mm Hg. Diasteoleic 8-9 mm Hg).
Razvrstitev pljučne hipertenzije v kronične nespecifične bolezni pljuč (CHNZL) N.G. Paleeva (1990) dopolnjuje klasifikacijo b.e. Veljavno in bistveno pomaga pri zgodnji diagnozi LS.
V stopnji i stopnje pljučne hipertenzije (prehodno) se povečanje pljučnega krvnega tlaka med vadbo pojavi med vadbo, poslabšanjem vnetnega procesa v pljučih ali povečanje bronhialnega obstrukcije.
Za fazo II (stabilna) je značilna LG sama in zunaj poslabšanja bronhopulmonalne patologije. Ti dve fazah LG ustrezajo stanju plačil.
III stopnjo LH je značilen steber LH, ki ga spremlja insuficienca krvnega obtoka.
Klinika pljučnega srca
Klinika LS je sestavljena iz simptomov, ki jih povzroča tuberkuloza respiratornih organov, kot tudi znaki pljučnega in srčnega popuščanja.
Kompenzirano pljučno srce
Klinična slika kompenziranega pljučnega srca vključuje znake, ki so prisotni v fazi stabilne pljučne hipertenzije. Vendar pa so nekateri simptomi, po mnenju strokovnjakov, lahko pri bolnikih, ki so že v fazi prehodnega LH. Glavni diagnostični kriterij je telesna dejavnost, toleranca, katere spremembe pri bolnikih, ki so že s prehodnim LH.
DSPPNEA, ki se zdi s pomembno fizično silo pri bolnikih s prehodnim LH in z rahlim obremenitvijo v stopnji stabilnega LH. Intenzivnost pomanjkanja dihanja je odvisna od obroka, vremenskih razmer, hlajenja in še posebej iz prisotnosti kašlja. Občutek pomanjkanja dihanja običajno ni sorazmeren z arterijskim hipoksomijo ali hiperkapinijo, stopnjo tlaka v pljučni arteriji. Dimenzijsko fizično delo s postopnim povečanjem obremenitve ne sme povzročiti naraščajočega dihanja. Hkrati je vsaka napetost, ki zahteva hitro povečanje prostornine prezračevanja, spremlja znatno povečanje zasode. Mnogi bolniki, ne da bi preprečili pritožbe o kratko sapa, nezavedno omejujejo telesne dejavnosti. V teh primerih je potrebna ciljna raziskava bolnikov za določitev prenosljivosti tovora.
Prednost za bolni položaj horizontalnega telesa. Hkrati membrana zahteva večjo udeležbo pri intratoračični hemodinamiki, ki je olajšana s procesom dihanja.
Bolečine v srčni bolečini (pljučni prsi toad katha), ki nimajo tipičnih kliničnih lastnosti. Bolečine se pojavljajo predvsem med fizično napetostjo. Nitroglicerin v tem primeru je neučinkovit in pomaga EUFILIN. Poleg tega so se bolniki čutili tudi s srčnim utripom, "prekinitvami" v srcu. Vendar pa znaki EKG iz aritmijev ne zaznajo. Ta kompleks simptomov iz srca je posledica več razlogov: hipoksija miokarda, nalezljive in strupene lezije miokarda, v nekaterih primerih pa je pulmokandialni refleks.
Z objektivnim pregledom bolnika najdemo cianozo. Med vadbo je poudarjena resnost cianoze. V fazi odškodnine, cianoza nasičena, temno zemeljsko, "tople" (tople krtače). Sinushia pri bolnikih z drogami je posledica respiratorne odpovedi in se pojavi, ko se nasičenost krvi zmanjša zaradi kisika, hipoksomije je manj kot 85%. Opozoriti je treba, da so v fazi stabilne LH cianoze jezikovnih opomb, tako imenovani "zajec (ali žabe) oči emfizematike" izražene "zaradi širitve in povečanje števila plovil konjunktive.
Za prsi so značilne spremembe v emfizem (povečanje kota, povečanje velikosti sprednjega okvirja itd.). Vključene so bile jame, ki so razpršene, in pogosteje wade zaradi pneumoscleletic sprememb in plevralnih bitk. Na tolkalu je določen zvok tokusnega toka, ausultionally: oslabljeno vezikularno dihanje, pogosto - suha kolesa. Dodeljena je vrednost na mirno "zložljivo" v majhnih bronchops, ki jih je lažje zaznati po lahkem vadbi.
V prehodni fazi LH so toni srca primrznjeni, zlasti v položaju "laže". Krepitev II Tona nad pljučno arterijo se lahko sliši redko (zaradi napihnjenih pljuč). Pogosto palpatorialno, redko na očesu, je mogoče opaziti v epigastrični regiji, ki se valovanje desnega prekata, testira pod blagim procesom v levo in navzgor.
V primerih plertururburbikardnih bitk, izraženih emfizem, je srce "odstranjeno" s sprednje strani prsnega stene.
Pri nekaterih bolnikih in sam ima težnjo k naključnim povečanju - 78-84 udarcev na minuto.
V fazi stabilnega LH se impulzacija v nasprotni regiji v večini primerov določi vizualno. Poudarek drugega tona arterije epizode je redko opazen. I.B. Lichcier (1976) opisuje sesalni pojav, ki se pojavi približno polovico bolnikov z LS - ojačitev i tone, in pogosto ploskanje i ton na mestu poslušanje tri-tveganega ventila. Odstranjevanje pljučne arterije iz prsnega stene je posledica srca v smeri urinega kazalca s hipertrofijo desnega prekata. Enako je mogoče pojasniti in glasno, da se tonira nad tristopenjskim ventilom. Večina bolnikov ima tahikardijo na tej stopnji, ki je dosegla 84-90 udarcev na minuto. Včasih na kraju poslušanja pljučne arterije lahko namestite mehko, piha diastolični hrup - hrup Grahamstill, ki je določen z diastoličnim regurgitacijo pri relativni pomanjkljivosti ventilov pljučnih arterij.
Dekompenzirano pljučno srce
To je nezmožnost hiperplefijanega desnega prekata, da se ohrani pretok na ravni, ki je primeren za dotok venske krvi.
Za dekompenzirane LS je značilna več možnosti kliničnih predmetov:
1. respirator, v katerem so vodilni znaki kratko sapo, zadušitev, cianoza, piskanje v pljučih, kašelj.
2. Cerebral, ko je zaradi kronične hipoksije in hiperkapnije oblikovana povečana prepustnost možganskih plovil, se oblikujejo majhne oljne popravljene krvavitve, encefalopatija (S. Todorov in S. Georgiev, 1972). Manifestira se s povečano razburljivostjo, agresivnostjo, evforijo do psihoze; In nasprotno, depresivno, zaspanost, letargija, apatija: omotica, trmast in intenzivne glavobole zjutraj. V hudih primerih lahko obstajajo epizode z izgubo zavesti, konvulzijo. Z izrazito dekompenzacijo se zdravila znižajo z zmanjšanjem intelekta. Te možganske motnje niso tako opažene z enako frekvenco v srcu, ki razkroja druge geneze (ne kot posledica LS).
3. Angični, ki teče v vrsti "pljučni prsni koš". Bolniki so tudi sami zaskrbljeni, včasih izraženi in skoraj vedno dolgotrajne bolečine v srcu brez tipičnega obsevanja v levi roki, vrat. Hipertenzivne krize v pljučni arteriji razmislijo o prognostično neugodni. V tem primeru se bolečine v kombinaciji z zadušijo.
4. Opcija v trebuhu, ki se kaže zaradi bolečih bolečin v epigastrični regiji, slabost, bruhanje, do razvoja peptične razjede. Te motnje so povezane s hipoksijo, ki zmanjšuje stabilnost želodčne sluznice, medtem ko hiperkaps prispeva k povečanju izločanja klorovodikove kisline.
5. Kolaptoid, z obdobji ostrega palorja, šibkost, grozot občutki, hlajenje okončin, obinan hladen znoj na obrazu, padajoče krvni tlak, "lasten" impulz, izgovorjena tahikardija. Opozoriti je bilo, da je pristop celo kratkoročnih colaptičnih držav na klinično sliko LS napovedno neugoden znak.
Insuficienc krvnega obtoka z dekompenziranimi LS se razvija predvsem na desni strani. Stalni pojavi so določeni v velikem krogu cirkulacije. Eden od zgodnjih simptomov meni, da je povečanje jeter in bolečine na palpacijo. Pomembno je pozitiven simptom Shlesha - otekanje materničnih žil, ko pritisne dlani na povečanih jetrih. Otekanje materničnih žil je bolje razkrito v obdobju zategljivega kašlja, cianoza obraza pa raste.
С. Ilyina et al. (1992) je opozoril, da je v stanju pododborovanja drog v dvomljivih primerih, senasnost trikotnika za dviganje nosu, brado, ušesa po nagibanju pacienta s tuberkulozo navzdol, je mogoče navesti. Poleg tega so avtorji opazili kombinacijo cianoze s telegnackazijo pri bolnikih z dekompenziranimi zdravili.
Videz kože in konjunktivne krvavitve je opisan nekaj dni pred smrtjo v delu bolnikov z dekompenziranimi zdravili.
Periferni edem je pomemben pokazatelj LS dekompenzacije. Sprva so prehodne, pojavijo do konca dneva ali med poslabšanjem bronhopulmonarni proces, ki označuje začetne faze LS dekompenzacije. V prihodnosti se oteklina postane stalna. Vendar pa izrecno pometanje sindrom pri bolnikih s pljučno tuberkulozo, zapleteno z drogami, se skoraj nikoli ne pojavi. Glede na "suho dekompenzacijo", ki je pojasnjeno z ojačanim natrijem ionizirajočimi z ledvicami zaradi hipoksemije in sprememb v beljakovinskih frakcijah krvnega seruma.
Pregled prsnega koša in pljuč pri bolnikih z dekompenziranimi LS odkriva spremembe, ki ustreza izrazit emfizemu in pneumosclerozi različnih stopenj. Vendar pa prsi ni vedno emfizematocija zaradi izrazitih plevralnih bitk. Skoraj vsi bolniki, poleg mirnih suhih pihovic, obstajajo majhni oksidni mokri materji. Odvisno so, verjeli. Lichcier (1976), iz bronhipola, vendar v nekaterih primerih, z razvojem popolne insuficience srca, je nemogoče popolnoma odpraviti vlogo neke stagnacije v pljučih. Frekvenca dihanja do 30-40 na minuto.
Srce, kljub hudičnosti pljuč, je to tolunalno določena v večini primerov, vendar ne na vseh. Ustanovitev "normalnih" meje srca v emfizem že govori o njeni širitvi. Kljub temu pa v 20-25% primerov meje srca topnasto ugotavljajo precej težko. To je skoraj vedno vidno, da se valovi desnega prekata v nasprotni regiji, in ko je palpacija, je mogoče občutiti potiskanje stene desnega prekata. Toni srca na vrhu so pridušeni, včasih i ton je zvit, ploskanje i ton je lahko čez tri valjani ventil. Ton naglas II na pljučni arteriji je pogostejši kot s kompenziranim LAN. Lahko posluša hrup hehamstill. Tahikardija je zelo stalna, redke aritmije. Krvni tlak se pogosteje zmanjša.
Laboratorijske in instrumentalne metode za diagnosticiranje pljučnega srca
Kazalniki hemograma pri bolnikih s kompenziranimi LS določajo glavna bolezen, to je obrazec, faza procesa tuberkuloze v pljučih.
Pri bolnikih z dekompenziranimi zdravili zaradi izrazitih hipoksije, kompenzacijske eritrocitoze in normalnih SE indikatorjev SE (tudi s poslabšanjem pljučnega procesa) s povečanjem viskoznosti krvi.
Elektrokardiografija
Kvantitativni znaki hipertrofije desnega prekata (PJ) so: razmerje R / s v dodelitvi VI\u003e \u003d 1.0; Ratio R / s v dodelitvi V6<= 2,0; зубцы RV1 >\u003d 7 mm in SV5-6\u003e \u003d 7 mm, vsota zob RV1 + SV5-6\u003e \u003d 10,5 mm (N.B. Zhuvravleva, 1990). Izražena hipertrofija uničevalca postopoma posledica povečanja zob RV1-2 in SV5-6 in lahko privede do videza kompleksa QRV1 in RSV6 ("R" - vrsta spremembe).
Ko je "S" - vrsta hipertrofije desnega prekata v svincah iz okončin, je globoko terminalski zobje s vodi I, II, III in AVF, medtem ko je v AVR dodelitvi, terminalni zob R bistveno poveča in lahko postane glavni prog ventrikularnega kompleksa.
Radialno diagnozo
Ehokardiografija. Najbolj informativna merila po ehokardiografiji (ECOCG) je treba obravnavati kot povečanje debeline PJ stene (več kot 3,5 mm), povečanje velikosti njegove votline (n \u003d 1,5-2,3 cm), zmanjšanje delček izgona in indeksa šoka.
Metoda radionuklide ventrikulografije določa velikost frakcije emisij PJ. V odgovor na obremenitev se zmanjša emisijska frakcija PJ in stopnja njegovega zmanjšanja korelacije s stopnjo LH.
V zadnjem času je dokazana možnost uporabe magneto-resonančne tomografije v diagnozi LH. Poleg tega so izračunane metode za določanje tlaka v pljučni arteriji (po flebogramu, Reogram, itd), ki temeljijo tudi na metodi L. Burstin temeljijo tudi.
Obstajajo znaki hipertrofije desnih glav srca in znakov pljučne hipertenzije. Pravi prekat ne spreminja sence srca v sprednji položaj, temveč zmanjšuje retrosterna prostor, ki se določi na stranski radiografiji. Z znatno povečanje PZ postane vkrca na pravo konturo. Nato potisne desni atrij navzgor in iztek, ki se vizualizira na stranski radiografiji za zožitev odstranjenega prostora. Yu.v. Kulachkovsky (1981) se nanaša na merila hipertrofije povečanja PJ v talilni stožci pljučne arterije "psevdomitralno" srce. Upoštevati je treba znake LH:
1) kršitev "postopka", da zmanjšate lumen plovil iz središča do obrobja - "amputacija" korenin;
2) širitev Pulmonary arterijskega debla več kot 15 mm;
3) Kršitev razmerja 1: 1 (vmesna arterija: vmesni bronhi).
Informativnost radiološke metode se lahko poveča z izračunom indeksa Moore. To je odstotek premera pljučnega arterije loka do polovice premera prsnega koša. Te dimenzije so določene v skladu z neposrednim radiografijo na ravni desne kupole membrane. Pri zdravih osebah, starih od 16 do 18 let, je indeks 28; 19-21 leto - 28.5; 22-50 let - 30.
Povečanje indeksa označuje pljučno hipertenzijo.
Študija o funkciji zunanjega dihanja pri bolnikih s pljučnim srcem
Bolezni zunanje dihalne funkcije (FVD) je osnova za oblikovanje zdravil. Spremembe kazalnikov FVD zagotavljajo ideje o resnosti zdravil. Naslednje značilnosti FVD so najbolj informativne:
splošna zmogljivost pljuč (ieel); Lahka pljučna zmogljivost; Preostala volumen pljuč (oole); Funkcionalna preostala zmogljivost (nekaj).
Pri bolnikih s pljučno tuberkulozo, je omejevalna vrsta spremembe v FVD, razvoj zaradi pnevmoscleroze, plevralne bitke. To vodi do zmanjšanja želeja in razlitja.
Z drogami v stopnji odškodnine: jegulja se zmanjša z znatno poslabšanjem njene strukture, zmanjšanje želeja in povečanje OOL odraža prisotnost delne respiratorne odpovedi.
V fazi dekompenzacije: pomembno zmanjšanje želeja, povečanje OOL, znaki "celotne" respiratorne odpovedi.
V.A. Yakovlev in jaz. Kurekkova (1996) je opozoril, da so bili v kompenzacijski fazi LAN, so bili sprejeti kazalniki bronhial patentent, in med demptiranje drog, kazalniki sestave plina iz krvi.
Zdravljenje pljučnega srca pri bolnikih s tuberkulozo respiratornih organov
Terapevtski ukrepi za droge pri bolnikih s tuberkulozo so integrirana terapija, vključno s številnimi ključnimi elementi:
1) Zdravljenje osnovne patologije (tuberkuloza);
2) zmanjšanje krvnega tlaka v ICC in izboljšanje hemodinamike v ICC;
3) izboljšanje funkcije bronhialnega drevesa;
4) vpliv na reološke lastnosti krvi;
5) Preprečevanje hipoksične distrofije miokardialne hipoksične.
I. Zdravljenje glavne bolezni
Zdravljenje tuberkuloze pri bolnikih LS je ustrezen proces proti tuberkulotnem zdravljenju.
Kljub temu pa je več zdravil proti tuberkulozi (Gink skupinah, Streptomicin, Pascin) negativno vplivajo na spremenjeno mišično tkivo srca, kot tudi (rifampicin, pirazinamid, tioacetoksone), ustvarijo dodatni toksični faktor, ki še povečuje tuberkulozo, ki obstaja pri bolnikih z Tuberkuloza v tekočem sistemu krvi, zato mora biti ustrezna kemoterapija razumna in z elementi plemstva. Zato je priporočljivo uporabiti način kemoterapije s frakcinskim sprejemom drog, po potrebi po potrebi z rahlim zmanjšanjem dnevnega odmerka tuberkulostatike.
II. Terapija, namenjena zmanjšanju tlaka v ICC
Izjemno pomembno mesto v kompleksu terapevtskih ukrepov na pljučnem srcu zavzema terapijo, namenjeno zmanjšanju tlaka v ICC.
V ta namen se prijavite droge več skupin. Bodite prepričani, da upoštevate velikost sistemskega krvnega tlaka pri bolniku.
1. Arteriovezni tipi vazodilatorji vključujejo gangliplackers in blokatorje alfa adrenoreceptorja.
Gangliobarcatorji deponirajo kri v venski del velikega kroga krvnega obtoka. Priporočljivo je, da se uporabljajo v akutnih zdravilih, ostro povečanje tlaka v ICC, z visokim ali normalnim (vendar ne zmanjšanim) sistemskim arterijskim tlakom. Prednostna intravenska metoda dajanja pod nadzorom sistemskega arterijskega tlaka:
a) Pentamine 0,5-1% je intramuskularno 3-krat na dan.
b) Gangleron 1.0-2,0 1,5% -Test 3-krat na dan intramuskularno.
c) benzoheksonium 0,1 2-3 krat znotraj ali 2,5% je 0,5-1,0 subkutano, intramuskularno ali vdihavanje.
Neželeni učinki z dolgoročno uporabo gangliplingerjev niso izključeni: suha usta, atonična zaprtje, atonija urinarnega bubble, slabost, kršitev nastanitve.
Blokatorji alfa adrenoreceptorja:
a) Fantalamin hidroklorid 0,05 3-4-krat notri po obrokih.
b) Prazosin, ki je dodeljen ustno, je odmerek izbran posebej, prvi ne sme presegati 0,5 mg. Učinek zdravila se razvija v nekaj tednih.
Uporaba gangliplackerjev in zaviralcev alfa-adrenareceptorja vključuje ortostatski zlom.
2. Vazodilatatorji venskega tipa, ki se zastavi, Sdanopharm (Corvaton).
Uporaba dolgotrajnih nitratov je prikazana s PLA bolniki s tuberkulozo, saj je upoštevan dober učinek zmanjšanja tlaka v ICC, zlasti z dolgoročnimi aplikacijami. Kombinirana uporaba nitratov in srčnih glikozidov pri bolnikih z dekompenziranimi LS je utemeljena. Pozitivna hemodinamična indikatorska indikator (spuščanje tlaka v pljučni arteriji, zmanjšanje hitrosti stene in miokarda, zmanjšanje agregacije trombocitov), \u200b\u200bje opaziti, ko jemlje sedanofarma pri bolnikih s pljučno tuberkulozo z LS. Poleg tega se bolniki dobro prenašajo zdravilo. Povprečni dnevni odmerek je 3 mg na treh sprejetih.
3. arterijski tipi vazodilatatorji, ki vključujejo kalcijeve antagoniste (Verapamil, Nifedipin). Arteriodilatorji zmanjšujejo "polaganje" srca, ki je za desni prekat je odpornost plovil ICC. Eksperimentalno je potrjeno, da imajo droge te skupine pljučni vazodilativni učinek. Hkrati, kalcijevi antagonisti zmanjšujejo agregacijo trombocitov, povečanje stabilnosti miokardnega hipoksije, imajo majhen protivnetni učinek. Tega zdravila so prednostna za dolgotrajno vnos s kombinacijo pljučne in sistemske hipertenzije.
4. Vazodilatatorji drugih skupin. Pri uporabi pripravkov Rowolfia je najboljši učinek označen v kombinaciji z euphilin, glede na to, da lahko ROLAULFIA povzroči bronhospazem.
Za zmanjšanje tlaka v ICC TI. Ilyina (1992) priporoča uporabo spazmolitikov - 2% papaverina - 2,0-4,0 ml - nikotinsko ali intramuskularno, kot tudi 1% nikotinske kisline 1,0 ml 1-2 krat na dan intramuskularno, ali s 500 mg askorbinske kisline 250,0 ml - 5% glukoze-5-6 u intravensko.
5. Diuretična zdravila. Pri bolnikih z LS s pljučno tuberkulozo med kronično zastrupitev in kršitvami koagulacijskega sistema se reološki lastnosti krvi (ledu 1 in 2 fazah) bistveno spremenijo. Zato je namen diuretike možen le z uvedbo dodatne tekočine ali kot simptomatsko zdravljenje v premininnem položaju. Diuretične droge so predpisane v primeru okvare obtočanja, zapletejo HP. Z začetnimi manifestacijami pomanjkanja desne roke je uporaba antagonistov aldosterona (Aldalton, Spironolacton, Veroshpirius) z njihovim zmernim diuretičnim učinkom, učinek kalija. Inhibitorji karbonovihridaze (Diakarb, Phrist) so najučinkovitejši pri preprečevanju edema kot pri zdravljenju. SALURETICS (hipothiazid, furosemide, Brinaldix) se uporabljajo z veliko pozornostjo, da ne bi povzročili odpluma odputuma, oslabljenega dušilnega prezračevanja, poslabšanje pljučnega prezračevanja zaradi dehidracije.
6. Inhibitorji sinteze angiotenzina-plevralnega encima (ACE): Captopril, Enalapril.
Rezultati študije učinka zaviralcev ACE na pljučno hemodinamiko so dvoumen. V zaprti ni v vseh primerih zmanjšan tlak v ICC, medtem ko se je znižal periferni upor in sistemski krvni tlak. Po drugi strani pa se hipotenzivni učinek kaptoprila v ICC opazi pri bolnikih s hudo hipoksomijo ali v kombinaciji s terapijo s kisikom.
Posebno mesto pri zdravljenju LS Zasedeni srčni glikozidi. Vprašanje izvedljivosti njihove uporabe v zdravljenju z zdravili je trenutno predmet razprave. Obseg presoje vključuje mnenja iz celotne izključitve srčnih glikozidov iz zdravljenja LS na obvezno vključevanje v kompleks zdravstvenih ustanov drog. Ob upoštevanju številnih avtorjev je treba razpravljati o pozitivnih rezultatih glikozidoterapije drog v tuberkulozi, ki so jih pridobili številni avtorji, je treba razpravljati o možnostih morebitne uporabe srčnih glikozidov.
Zdravljenje dekompenziranih LS se začne z intravenskim dajanjem srčnih glikozidov (Corgalicon 0,06% - 1,0 ml na dan, Stroofantin 0,05% - 0,5 ml na dan); V prihodnosti, pojdite v majhne odmerke tabletnih pripravkov (izolanid, celainide) - 1-1 / 2 tablete na dan. EKG se izvaja za dinamičen nadzor, saj je terapevtski odmerek srčnega glikozida pri bolnikih z drogami blizu toksičnega. Bolniki s pljučno tuberkulozo, zapleteno z drogami, zadovoljivo prenašajo majhne odmerke glikozidov intravensko, je velik učinek opažen, ko uporabljate srčne glikozide v kapljicah (odmerek je izbran posebej).
Pomemben kraj za pritrditev drog spada v kisikovo terapijo, ki normalizira pljučno in sistemsko hemodinamiko, obnavlja občutljivost aparatov celic receptorja na droge. Z začetnimi manifestacijami zdravil ali da bi preprečili njegovo preprečevanje, navlaženo 40-60% mešanico kisika z zrakom z visoko stopnjo pomika (do 6-9 l / min). Med demptiranje drog in izrazite dihanje, kisik je dobavljen s koncentracijo 28-34% skozi kateter ali masko s hitrostjo 1-4 l / min.
S hudo klinično situacijo je prikazan dolgoročni (nočni) oksigenacija z nizko pretočnostjo. Trajanje postopka po različnih avtorjih 15-17 ur na dan je 1-2 l / min z masko za nosno ali kanilo. Pri bolnikih s tuberkulozo. ILINA (1992) Priporoča 24-35% koncentracije kisika za dolgoročno oksigenacijo. Bolniki z nespecifično pljučno patologijo, ki jih HP z dekompenzirajo, se uporabljajo višje koncentracije kisika. V vseh primerih mora biti kisik navlažen. To je kategorično ni priporočljivo pri bolnikih z razgradnjo LS vdihavanje 100% kisika, to lahko privede do zatiranje dihal center in razvoj hiperkapnic komo.
Uporaba hiperbarične oksigenacije bo dala dobre rezultate pri bolnikih s kompenziranim LS, negativnim - z razgrajenimi zdravili. Verjetno je treba obravnavati: plazmafezeza, limfokateza, eritrocitaferoze, hemosorpcija.
III. Izboljšanje funkcije bronhialnega drevesa
Da bi izboljšali funkcijo bronhialnega drevesa, se uporabljajo naslednje skupine drog: bronholitika; Pripravki obnavljamo merilno razdaljo; Hormonska zdravila; Antibiotiki in sulfonamidi.
Bronholitika na mehanizmu delovanja je razdeljena na tri skupine:
1. Adrelolitika (Salbutamol, Terbutalin, Berperk, Saventol), ki hitro ustavi bronhospazem, imajo profilaktični anti-alergijski učinek, vzporedno zmanjša tlak v ICC. Priročna oblika - inhalatorji z merilno napravo. Dolgotrajno tableto je spodbudila tudi s cilinžljivo funkcijo in jo bolniki dobro prenašajo z okvaro ritma in okvare krvnega obtoka. Stranski kardiotoksični učinki so pogosteje opaženi pri uporabi neselektivnih beta stimulansov (Izadrin, ALUPENT), zato pri bolnikih s pljučno tuberkulozo, se uporabljajo manj pogosto. Pri dodelitvi beta2-stimulansov (Salbutamol) se lahko opazimo v velikih odmerkih, odpornosti ali obratni učinek.
2. Šolinolike (Atrownt, Troventol) so praktično brez atropina stranskih dejanj in zato zelo učinkovite pri bolnikih s tuberkulozo.
3. Metilxintins (Teofilinska skupina), katerega mehanizem terapevtskega delovanja je blokada adenozinskih receptorjev. Poleg svetlega učinka, teofilin zmanjšuje pritisk v ICC, izboljšuje tlak iz megiciliranja. Najučinkovitejši pri intravenski upravi. Pri bolnikih s tuberkulozo z zdravili je priporočljivo uporabiti dolgotrajne metilksantine (Thewong, EUFILONG, THOKE, TEOML, itd.). Neželeni učinki metilksentinga so lahko v obliki motnje funkcije prebavil in epileptiformne epileptične napade. S spremljajočimi boleznimi ledvic je jetra v starejših, je treba poudariti odmerek metilksantinov.
Zadnjič, kombinirana bronchhalitična zdravila so razvili: Eudeur (Teophilline in Terbutal), Berodanal (Berothek + Atrovant).
Pripravki obnavljajo medenjakovodno očistek.
Mukicilarni očistek ima velik vpliv na bronhialno prehodnost, prezračevanje pljuč in na koncu, na hemodinamiki pljuč pri bolnikih s tuberkulozo. Perspektiva Razmislite o sredstvih, ki izboljšajo tvorbo sluzi in spodbujanje tvorbe surfaktanta (skupina bromgexina). Visoka viskoznost sputuma služi kot pričevanje za namene mukolitke - kalijev jodid 3%; Eterična olja (boljše vdihavanje). Učinkovito uporabljati alkalije pri inhalacijah.
V primerih, ko je potrebno zmanjšati boleče kašelj, je možno uporabiti nerezotsko anti-tech - glazatentno, LIBEKSIN, TUSUPREX. A.G. Khomenko et al. (1991) Uporablja se z dobrim rezultatom ForgeNeglorandin E2 (odpovedi), da bi odpravili oslabljeno bronhialno prehodom pri bolnikih s tuberkulozo s sočasnim HNZL.
Nenasebna antibakterijska terapija pri bolnikih s tuberkulozo je učinkovita za zmanjšanje vnetne reakcije ne samo v pljučno tkanino, ampak tudi v bronhialnem drevesu. Uporablja se s kratkoročnimi tečaji, pri čemer se upošteva občutljivost drog flore. Vendar je treba opozoriti na možnost razvoja neželenih učinkov samega antibiotika: disbakterioza, neposredne motnje, alergijske reakcije.
Za zdravljenje nespecifičnega vnetja pri bolnikih z zdravili se uporabljajo glukokortikoidi. Kot verjame. Ilina (1992), glukokortikoidi pri bolnikih s tuberkulozo z drogami, ki prispevajo k resorpciji vnetja v pljučnem tkivu, sluznico iz traheo-bronhialnega drevesa, odstrani bronhospazm, prezračevalne motnje, izboljšanje alveolarnega prezračevanja, zmanjšajte hipoksomijo in tlak v ICC . Določena prednost je njihova sposobnost, da odpravijo refraktoranje do srčnih glikozidov in diuretičnih sredstev, ki se običajno uporabljajo pri bolnikih s HP-jem. Priporočljivo je, da zmanjšate neželene učinke glukokortikoidov na minimum z uporabo kratkih tečajev in racionalnih odmerkov zdravila. Za droge in ognjevzdržno insuficienco krvnega obtoka, je priporočljivo, da je 15 mg prednizolona na dan 7 dni s hitrim (3 dni) odpoved zdravila. Uporabite lahko prednizon, ki se začne od 25-30 mg na dan z zmanjšanjem odmerka 5 mg v 3-4 dneh. Z razgrajenimi zdravili, glukokortikoidi z bolj izrazito diuretic učinek (deksametazon, polkankolon) so prednostni. Z bronhološkim sindromom je bolje uporabiti glukokortikoide v obliki aerosolov.
IV. Sprememba reoloških lastnosti krvi
