Mai mult de jumătate din populația europeană din Evul Mediu (secolul al XIV-lea) au răsucite ciuma, cunoscută sub numele de moarte neagră. Horrorul acestor epidemii a rămas în memoria oamenilor după mai multe secole și este chiar capturat în panza de artiști. Mai mult, ciuma a vizitat în mod repetat Europa și a purtat viața umană, deși nu în astfel de cantități.
În prezent, boala este plasată. Aproximativ 2 mii de persoane infectează în fiecare an. Dintre acestea, cei mai morți. Cele mai multe cazuri de infecție sunt observate în regiunile nordice ale Chinei și din țările din Asia Centrală. Potrivit experților, nu există cauze și condiții pentru apariția de moarte neagră astăzi.
Agentul patogen al ciumei a fost deschis în 1894. Studierea epidemiilor de boală, oamenii de știință ruși au dezvoltat principiile pentru dezvoltarea bolii, a diagnosticului și a tratamentului, a fost creat un vaccin anticipat.
Simptomele ciumei depind de forma bolii. Cu deteriorarea plămânilor, pacienții devin foarte descărcați, deoarece infecția se extinde la mediul de picătuire a aerului. Cu forma bubonică a ciumei, pacienții sunt relaxați sau nu deloc contagioși. În descărcarea ganglionilor limfatici afectați, agenții patogeni sunt absenți sau sunt destul de mici.
Tratamentul cu ciumă a devenit mult mai eficient, cu apariția medicamentelor antibacteriene moderne. Mortalitatea din ciumă din acest timp a scăzut la 70%.
Prevenirea ciumei include o serie de evenimente care limitează răspândirea infecției.
Ciuma este o boală transmisivă zoonotică acută, care în țările CSI împreună cu astfel de boli, cum ar fi holera, tularemia și variola naturală, sunt luate în considerare (OOI).
Smochin. 1. Imagine "triumful morții". Peter Bruegel.
Agent cauzator al ciumei
În 1878, G. N. Minh și în 1894 A. Yessen și Sh. Kitazato, independent unul de celălalt, a descoperit patogenul de ciumă. Ulterior, oamenii de știință ruși au studiat mecanismul de dezvoltare a bolii, principiile diagnosticului și tratamentului, au creat un vaccin anticipat.
- Agentul cauzal al bolii (Yersinia Pestis) este un kokkobacillo staționar bipolar, care are o capsulă delicată și nu formează niciodată o dispută. Abilitatea de a forma o capsulă și mucus anti-afaocitar nu permite macrofagelor și leucocitelor să se lupte activ cu agentul cauzator, ca rezultat al căruia se înmulțește rapid în organe și țesuturi ale unei persoane și la un animal, răspândind cu fluxul sanguin și căile limfatice din întreaga corp.
- Agenții patogeni ai ciumei disting exotoxine și endotoxine. Ex-și endotoxinele sunt conținute în corpuri și bacterii capsule.
- Enzimele de agresiune a bacteriilor (hialuronidază, coagulaz, fibrinolizină, hemolizare) facilitează pătrunderea lor în organism. Bagheta este capabilă să pătrundă chiar și prin pielea intactă.
- În pământ, o ciumă nu își pierde viabilitatea până la câteva luni. În cadavrele animalelor și a rozătoarelor supraviețuiesc până la o lună.
- Bacteriile sunt rezistente la temperaturi scăzute și înghețate.
- Agenții patogeni de ciumă sunt sensibili la temperaturi ridicate, o reacție acidă a mediului și a razelor de soare care le ucid doar timp de 2 până la 3 ore.
- Până la 30 de zile, agenții patogeni sunt păstrați în Gnomeh, până la 3 luni - în lapte, până la 50 de zile - în apă.
- Dezinfectanții distrug o baghetă de ciumă în câteva minute.
- Agenții patogeni ai ciumei provoacă o boală în 250 de specii de animale. Printre ei sunt majoritatea rozătoarelor. Camile de probă, vulpi, pisici și alte animale sunt susceptibile.
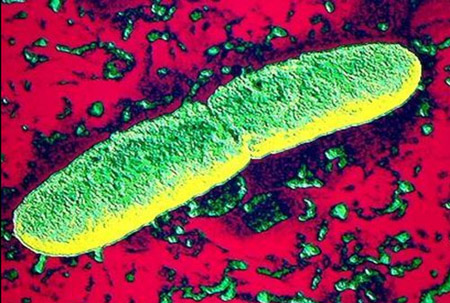
Smochin. 2. Pe fotografie o ciumă - bacterii, provocând o pestis de ciumă - yersinia.

Smochin. 3. În fotografie agenții patogeni ai ciumei. Intensitatea coloranții de către coloranții aniline este cea mai mare pe poli de bacterii.
PHP? Post \u003d 4145 & Action \u003d Editați #
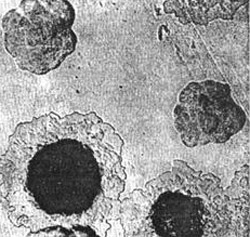
Smochin. 4. În fotografie, agenții patogeni ai ciumei - creștere pe un mediu de colonie densă. Inițial, colonia arată ca un pahar spart. Apoi, partea lor centrală este compactată, iar perifericele seamănă cu o dantelă.
Epidemiologie
Infecția cu rezervor
Ușor de susceptibil la o betisoare de ciumă a rozătoarelor (tarbagane, culturi, gerbili, gobitori, șobolani și case) și animale (cămile, pisici, vulpi, iepuri, arici etc.). Șoarecii albi, cobaii, iepurii și maimuțele sunt supuse infecțiilor de la animalele de laborator.
Câinii nu se îmbolnăvesc niciodată, ci transferă agentul patogen prin mușcătura insectelor de sugere a sângelui - purici. Animalul a murit de boală încetează să fie o sursă de infecție. Dacă rozătoarele infectate cu betisoare de placă au căzut într-o hibernare, atunci boala dobândește un curent latent și după hibernare, ei devin din nou agenți patogeni. În total, există până la 250 de specii de animale bolnave și, prin urmare, sunt sursa și rezervorul de infecție.

Smochin. 5. Rozătoare - rezervorul și sursa agentului patogen al ciumei.
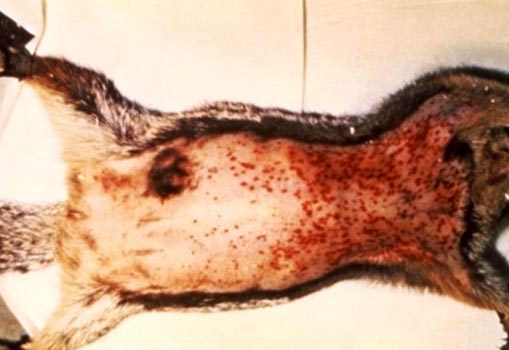
Smochin. 6. În semnele foto ale ciumei în rozătoare: ganglioni limfatici crescuți și hemoragii multiple sub piele.

Smochin. 7. În fotografie, un mic carcanchik - un mesager al bolii avionului din Asia Centrală.

Smochin. 8. Pe fotografie, un șobolan negru este un transportator nu numai de ciumă, ci și leptospiroză, leishmanioză, salmoneloză, trichineloză etc.
Modalități de infectare
- Calea principală de transmitere a agenților patogeni - prin mușcăturile Bloch (calea transmisivă).
- Infecția poate intra în corpul uman atunci când lucrează cu pacienții cu animale: sacrificarea, îndepărtarea și tăierea pieilor (calea de contact).
- Agenții patogeni pot intra în corpul uman cu produse alimentare infectate, ca urmare a tratamentului lor de căldură insuficient.
- De la un pacient cu o formă pulmonară de ciumă, infecția este distribuită de picăturile de aer.

Smochin. 9. În fotografia lui Flea pe pielea omului.

Smochin. 10. În fotografie momentul mușcăturii de purici.
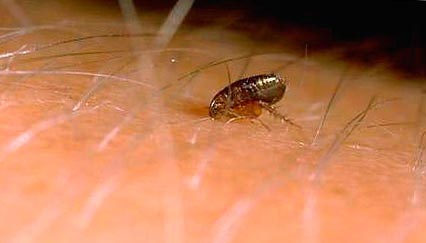
Smochin. 11. Momentul mușcăturii Bluff.
Transportatori patorali
- Purtătorii agenților patogeni sunt purici (în natură există mai mult de 100 de specii de insecte de artropode),
- Transportatorii agenților patogeni sunt câteva tipuri de căpușe.
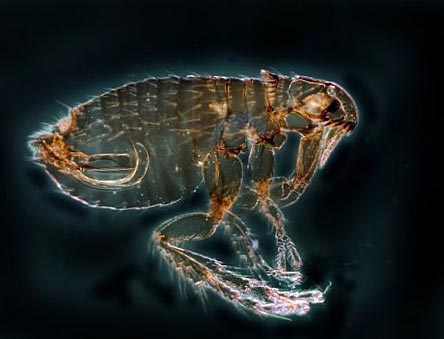
Smochin. 12. În fotografia lui Bloch - purtătorul principal al ciumei. În natură, există mai mult de 100 de specii de insecte.

Smochin. 13. În fotografie, puriciul Susskic este purtătorul principal al ciumei.
După cum se produce infecția
Infecția are loc prin mușcătura de insecte și frecarea fecalelor și conținutul intestinului în timpul jeepingului în timpul sursei de alimentare. În reproducerea bacteriilor în tubul intestinal al puricilor sub influența coagulazei (enzima izolată de agenții patogeni) formează un "dop", care împiedică fluxul sanguin uman în corpul său. Ca rezultat, puriciul sare de pe o grămadă de piele ramificată. Pururile infectate rămân suficient de mari timp de 7 săptămâni și până la 1 an.

Smochin. 14. În fotografie, aspectul mușcăturii de purici este iritarea prunezei.
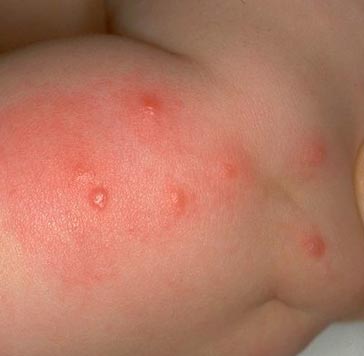
Smochin. 15. În fotografie, o serie caracteristică de mușcături de purici.

Smochin. 16. Vedere a tibiei în mușcăturile Bloch.

Smochin. 17. Vedere a coapsei în mușcătura de purici.
Omul ca o sursă de infecție
- Cu deteriorarea plămânilor, pacienții devin foarte discriminați. Infecția se extinde la mediul înconjurător prin picăturile de aer.
- Cu forma bubonică a ciumei, pacienții sunt relaxați sau nu deloc contagioși. În descărcarea ganglionilor limfatici afectați, agenții patogeni sunt absenți sau sunt destul de mici.
Mecanismele de dezvoltare a ciumei
Abilitatea unui baston de ciumă pentru a forma o capsulă și mucus anti-faganic nu permite macrofagelor și leucocitelor să se ocupe în mod activ cu aceasta, ca urmare a căreia agentul patogen este înmulțit rapid în organe și țesuturi ale unei persoane și a unui animal.
- Agenții patogeni ai ciumei prin piele deteriorată și în continuare pe căile limfatice penetrează ganglionii limfatici, care sunt inflamați și formând conglomerate (bubons). Inflamația se dezvoltă la locul mușcăturii insectelor.
- Penetrarea agentului cauzator în sânge și reproducerea sa masivă duce la dezvoltarea sepsisului bacterian.
- De la un pacient cu o formă pulmonară de ciumă, infecția este distribuită de picăturile de aer. Bacteriile se încadrează în alveole și provoacă pneumonie grea.
- Ca răspuns la reproducerea masivă a bacteriilor, corpul pacientului produce un număr mare de mediatori de inflamație. Dezvoltă sindromul de coagulare intravasculare diseminat (Sindromul DVS), în care toate organele interne sunt afectate. Pericol deosebit pentru organism sunt hemoragi în mușchii inimii și glandelor suprarenale. Șocul infecțios-toxic dezvoltat devine cauza morții pacientului.

Smochin. 18. În fotografie, ciuma bubonică. O creștere tipică a nodului limfatic din zona axilară.
Simptome ale ciumei
Boala se manifestă după penetrarea agentului patogen în organism timp de 3-6 zile (rareori, dar există cazuri de apariție a bolii pentru a 9-a zi). În caz de infecție din sânge, perioada de incubație este de câteva ore.
Imagine clinică a perioadei inițiale
- Un început ascuțit, un număr mare de temperatură și octvinări.
- Malgia (durere musculară).
- Durere dureroasă.
- O manifestare puternică a slăbiciunii.
- Dezvoltarea rapidă a excitării psihomotorii ("nebun" se numește astfel de pacienți). O mască de groază apare pe față ("masca de ciumă"). Mai puțin de deseori inhibarea și apatia.
- Fața devine hiperemică și gândită.
- Limba este acoperită dens cu o floare albă ("limbă cretacică").
- Pe piele apar mai multe hemoragii.
- Ritmul cardiac este semnificativ parte. Aritmia apare. Picături de presiune arterială.
- Respirația devine superficială și rapidă (Tahaithne).
- Cantitatea de urină eliberată brusc. Anuria se dezvoltă (lipsa completă de eliberare a urinei).
Smochin. 19. În fotografie, ajutorul pacientului chuma se dovedește a fi medici, îmbrăcați în costume anticipate.
Forme ale bolii Chumoy
Formele locale ale bolii
Forma pielii
La locul mușcăturii de purici sau contactul cu un animal infectat pe piele apare papula, care este rapid ulcerat. Apoi apare scarp negru și cicatrice. Cel mai adesea, manifestările pielii sunt primele semne ale unor manifestări mai teribile ale ciumei.
Forma bubonică
Cea mai frecventă formă de manifestare a bolii. O creștere a ganglionilor limfatici se manifestă în apropierea locului mușcăturii insectelor (inghinală, axilară, col uterin). Un nod limfatic a investit mai des, mai rar - mai multe. Cu inflamația mai multor ganglioni limfatici simultan, se formează un bubon dureros. Inițial, nodul limfatic al consistenței solide, dureroase în palpare. Treptat, se înmoaie, dobândind o consistență dificilă. Apoi, nodul limfatic este fie dizolvat, fie este ulcerat și sclerozizat. Din ansamblul limfatic afectat, infecția poate cădea în sânge, urmată de dezvoltarea sepsisului bacterian. Faza ascuțită a formei bubonice a ciumei durează aproximativ o săptămână.

Smochin. 20. Pe fotografia ganglionilor limfatici cervicali afectați (bubones). Hemoragi multiple de piele.
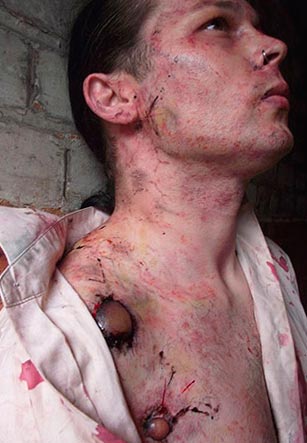
Smochin. 21. În fotografie, forma bubonică a ciumei este înfrângerea ganglionilor limfatici cervicali. Hemoragii multiple în capacul pielii.

Smochin. 22. În fotografie, forma bubonică a ciumei.
Formulare comune (generalizate)
Atunci când se dezvoltă agentul cauzal din sânge, formele comune (generalizate) de ciumă.
Septicul primar
Dacă infecția, ocoliți ganglionii limfatici, se încadrează imediat în sânge, apoi se dezvoltă forma primară-septică a bolii. Inxicarea dezvoltă fulgere. Cu o reproducere masivă a agenților patogeni în corpul pacientului, se produce un număr mare de mediatori de inflamație. Aceasta duce la dezvoltarea sindromului de coagulare intravasculare diseminată (sindromul DVS), în care toate organele interne sunt afectate. Pericol deosebit pentru organism sunt hemoragi în mușchii inimii și glandelor suprarenale. Șocul infecțios-toxic dezvoltat devine cauza morții pacientului.
Forma secundară-septică a bolii
În răspândirea infecției dincolo de limitele ganglionilor limfatici afectați și injectarea de agenți cauzali în sânge, se dezvoltă sepsis infecțios, care se manifestă printr-o deteriorare accentuată a stării pacientului, întărirea simptomelor de intoxicare și Dezvoltarea sindromului DVS. Șocul infecțios-toxic dezvoltat devine cauza morții pacientului.
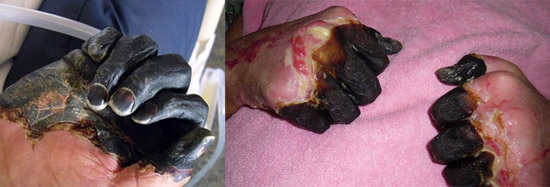
Smochin. 23. În fotografie, forma septică a ciumei este consecințele sindromului DVS.

Smochin. 24. Forma septică a ciumei este consecințele sindromului DVS.
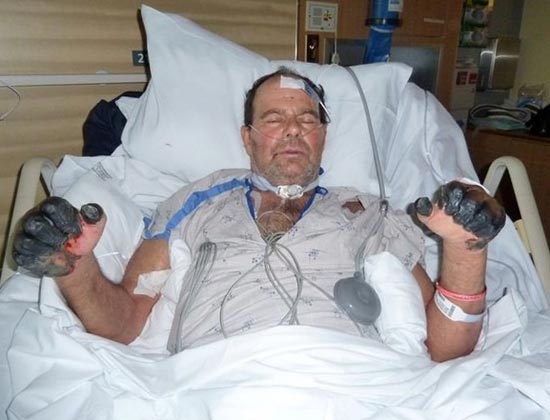
Smochin. 25. Paul Gaylord (rezident al orașului Portland, Oregon, SUA). Bacteriile de ciumă au căzut în corpul său de pe pisica stricată. Ca urmare a formei sigure-septice dezvoltate a bolii, el a fost amplu degete pe mâini și picioare.
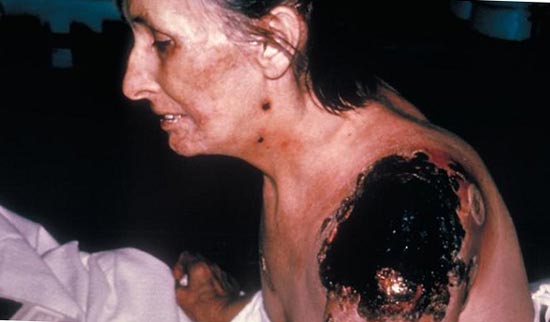
Smochin. 26. Consecințele sindromului DVS.
Formele vizuale externe ale bolii
Primar
Forma pulmonară a ciumei este cea mai severă și periculoasă formă a bolii. Infecția penetrează alșina de la picăturile de aer. Leziunea țesăturii pulmonare este însoțită de o tuse și dificultăți de respirație. Creșterea temperaturii corpului curge cu frisoane puternice. Sputumul este la început o boală groasă și transparentă (vitroasă), apoi devine lichid și spumă, cu un amestec de sânge. Datele limitate ale cercetării fizice nu corespund gravității bolii. Dezvoltat de sindromul DVS. Organele interne sunt afectate. Un pericol special pentru organism reprezintă hemoragii în glandele musculare și suprarenale. Moartea pacientului provine din șoc infecțios-toxic.
Cu deteriorarea plămânilor, pacienții devin foarte discriminați. Ele se formează în jurul lor în centrul unei boli infecțioase deosebit de periculoase.
Lumină secundară
Este o formă extrem de periculoasă și severă a bolii. Agenții patogeni penetrează țesătura pulmonară a ganglionilor limfatici afectați sau cu fluxul sanguin în timpul sepsisului bacterian. Clinica și rezultatul bolii, ca și în cazul formei pulmonare primare.
Forma intestinală
Existența acestei forme a bolii este considerată controversată. Se presupune că infecția are loc cu utilizarea produselor infectate. Inițial, pe fundalul sindromului de intoxicare, apare durere în stomac și vărsături. Următorul se alătură diareei și numeroase îndemnuri (tenesmas). Scaunul este sânge abundent mucoase.
Smochin. 27. Fotografia unui costum anticipat - un echipament special al lucrătorilor medicali în eliminarea accentului unei boli infecțioase deosebit de periculoase.
Diagnosticarea laboratorului de ciumă
Baza diagnosticului de ciumă este detectarea rapidă a ciumei. Inițial, se efectuează bacterioscopia frotiurilor. Mai mult, se distinge cultura agentului patogen, care a provocat animale experimentale.
Conținutul pentru studiu este conținutul bubonului, sputa, sânge, fecale, bucăți de organe de țesături din cadavrele moarte și animale.
Bacterioscopie.
Agentul cauzal al ciumei (Yersinia Pestis) este un bipolar kokkobacillina în formă de rând. Analiza privind detectarea unei plăci prin bacterioscopie directă este cea mai ușoară și mai rapidă cale. Timpul de așteptare a timpului nu depășește 2 ore.
Semănarea materialului biologic
Cultura agentului patogen al ciumei este alocată în laboratoare de regim specializate, menite să lucreze cu. Creșterea culturii agentului cauzal este de două zile. Apoi, se efectuează un test de sensibilitate la antibiotice.
Metode serologice
Utilizarea metodelor serologice permite determinarea prezenței și creșterii anticorpilor la pacientul seric de sânge la agentul patogen al ciumei. Timpul de obținere a rezultatului este de 7 zile.

Smochin. 28. Diagnosticul de ciumă este realizat în laboratoare speciale de regimuri.
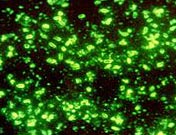
Smochin. 29. În fotografie, agenții patogeni ai ciumei. Microscopie fluorilla.

Smochin. 30. În cultura foto Yersinia Pestis.
Imunitatea sub ciumă
Anticorpii pentru introducerea agentului patogen al ciumei sunt formate într-un termen limită destul de târziu pentru dezvoltarea bolii. Imunitatea după boala suferinței nu este lungă și nu tensionată. Există cazuri repetate de boală care se procedează la fel de greu ca și primul.
Tratamentul ciumei.
Înainte de începerea tratamentului, pacientul este spitalizat într-o cutie separată. Personalul medical care servește pacientului se îmbracă într-un costum special anticipat.
Tratament antibacterian
Tratamentul antibacterian începe la primele semne și manifestări ale bolii. Din antibiotice, preferința este dată medicamentelor antibacteriene ale grupării aminoglicozidice (streptomicină), grupări de tetraciclină (vibromicină, morfociclin), grupări de fluorochinolonă (ciprofloxacină), grupări de enseamicină (rifampicină). Se dovedește în tratamentul formei de piele a antibioticului grupărilor Amphiicol (Curtainsazol). Cu forme septice ale bolii, se recomandă o combinație de antibiotice. Cursul terapiei antibacteriene este de cel puțin 7 - 10 zile.
Tratament care vizează diferite etape ale dezvoltării procesului patologic
Scopul terapiei patogenetice este de a reduce sindromul de intoxicare prin îndepărtarea toxinelor din sângele pacientului.
- Este prezentată introducerea de plasmă proaspăt înghețată, preparate de proteine, refoligelickin și alte medicamente în combinație cu diureza forțată.
- Îmbunătățirea microcirculației se realizează cu utilizarea unui Trental în asociere cu SALC SEMILEE sau PICICULON.
- La dezvoltarea hemoragiei, plasma Ferrez este imediat efectuată pentru a ameliora sindromul de coagulare intravasculare diseminat.
- Când presiunea scade, este atribuită o gambamidă. Acest stat vorbește despre generalizarea și dezvoltarea sepsisului.
Tratamentul simptomatic
Tratamentul simptomatic vizează suprimarea și eliminarea manifestărilor (simptomelor) ciumei și, ca rezultat, facilitând suferința pacientului. Se urmărește eliminarea durerii, tusei, scurgerii respirației, sufocării, tahicardiei etc.
Pacientul este considerat sanatos dacă toate simptomele bolii au dispărut și au fost obținute 3 rezultate negative ale cercetării bacteriologice.
Evenimente anti-epidemice
Identificarea pacientului de ciumă este un semnal de efectuare imediată, care include:
- efectuarea de măsuri de carantină;
- izolarea imediată a pacientului și realizarea tratamentului antibacterian preventiv al personalului de service;
- dezinfecție în centrul bolii;
- vaccinarea persoanelor în contact cu pacienții.
După vaccinarea vaccinului anticipat, imunitatea rămâne în cursul anului. Repetate după 6 luni. Persoanele care amenință reinfecția: păstori, vânători, lucrători agricoli și angajați ai instituțiilor anticipate.

Smochin. 31. În fotografia unei brigadii de medici îmbrăcați în costume anticipate.
Prognoza bolii
Prognoza bolii Chuma depinde de următorii factori:
- forme ale bolii
- timpul tratamentului inițial
- prezența întregului arsenal al medicamentelor și tratamentului non-medicament.
Cel mai favorabil prognostic la pacienții cu leziuni ale ganglionilor limfatici. Mortalitatea în această formă a bolii atinge 5%. Cu forma septică a bolii, rata mortalității atinge 95%.
Ciuma este și chiar și atunci când se aplică toate medicamentele și manipulările necesare, boala se termină adesea cu moartea pacientului. Agenții patogeni ai ciumei circulă în mod constant în natură și nu sunt supuși distrugerii și controlului complet. Simptomele ciumei sunt diverse și depind de forma bolii. Forma bubonică a ciumei este cea mai comună.
Articole Secțiunea "În special infecții periculoase"Cel mai popular
Ciuma este o boală severă a naturii infecțioase care curge cu o creștere a temperaturii corporale, leziunilor plămânilor și a ganglionilor limfatici. Adesea, pe fundalul acestei boli, un proces inflamator se dezvoltă în toate țesuturile corpului. Boala se caracterizează printr-un prag înalt de mortalitate.
Referință istorică
În întreaga istorie a umanității moderne, nu a existat o astfel de boală nemiloasă ca o ciumă. Până în prezent, informațiile au ajuns la faptul că, în timpuri, boala a purtat viața unui număr mare de oameni. Epidemii au început de obicei după contactele directe cu animalele infectate. Adesea, diseminarea bolii transformate într-o pandemie. Povestirile sunt cunoscute trei astfel de cazuri.
Primul a fost numit justinian ciumă. Acest caz de pandemie a fost înregistrat pe teritoriul Egiptului (527-565). Al doilea numit cel Mare. Ciuma din Europa a fost furioasă timp de cinci ani, luând o viață cu el aproximativ 60 de milioane de oameni. A treia pandemică sa întâmplat în Hong Kong în 1895. Mai târziu, sa mutat pe teritoriul Indiei, unde au murit mai mult de 10 milioane de oameni.
Una dintre cele mai mari epidemii a fost în Franța, unde cunoscuta nostradamus psihic a trăit la acel moment. A încercat să lupte cu "moartea neagră" cu ajutorul fitoterapiei. Florentine Iris, chiuvete de chiparos, garoafe, aloe și aer aromatic, a amestecat cu petale de trandafir. Din amestecul rezultat, extrasensus a făcut așa-numitele pilule roz. Din păcate, ciuma din Europa ia înghițit soția și copiii.
Multe orașe în care moartea domneată a fost arsă pe deplin. Medicii care încearcă să ajute să se îmbolnăvească, îmbrăcați în armura anticipată (impermeață din piele lungă, o mască lungă a nasului). În masca, medicii au fost plasați diferite taxe pe bază de plante. Cavitatea gurii a fost frecat usturoi, iar cârpele au rămas în urechi.
De ce se dezvoltă ciuma?
Virus sau boală? Această boală este cauzată de un microorganism numit pestis Yersonina. Această bacterie păstrează vitalitatea pentru o perioadă lungă de timp. Acesta arată rezistență la procesul de încălzire. Pentru factorii mediului exterior (oxigen, raze solare, o schimbare a acidității) a ciumei ciumei sunt destul de sensibile.
Sursa bolii este rozătoarele sălbatice, în șobolani în mod obișnuit. În cazuri rare, un om este purtătorul bacteriilor.
Toți oamenii au susceptibilitate naturală la infecție. Patologia se poate dezvolta pe fundalul infecției cu absolut orice mijloace. Imunitatea post-infecțioasă. Cu toate acestea, cazurile repetate de infecție apar de obicei în formă necomplicată.

Ce semne sunt ciuma: simptomele bolii
Perioada de incubație a bolii variază de la 3 la aproximativ 6 zile, dar într-o condiție pandemică poate fi redusă la zi. Ciuma începe acut însoțită de o creștere accentuată a temperaturii, pacienții se plâng de disconfort în articulații, vărsături cu impurități din sânge. În primele ore de infecție, există semne de o persoană devine prea activă, dorința sa de a alerga undeva, atunci halucinațiile și prostiile apar. Nu se poate distinge și se va mișca.
Din simptome externe, este posibilă notarea hiperemiei persoanei, expresia facială necesită un aspect caracteristic bolnav. Limba crește treptat în dimensiune, apare o flare albă. De asemenea, a remarcat apariția tahicardiei, scăderea tensiunii arteriale.
Medicii alocă mai multe forme ale acestei boli: bubonice, piele, septică, pulmonară. Fiecare opțiune se caracterizează prin caracteristici caracteristice. Vom vorbi despre ei în continuare în materialele acestui articol.

Ciumă bubonică
Ciuma bubonică este cea mai comună formă a bolii. Sub buburile sunt înțelese prin schimbări specifice în ganglionii limfatici. Ei, de regulă, fac parte dintr-o parte. Inițial, se observă durerea în câmpul ganglionilor limfatici. După 1-2 zile, acestea cresc în dimensiune, dobândesc o consistență dificilă, temperatura crește brusc. Cursul ulterior al bolii poate duce atât la resorbția independentă a bubonului, cât și la formarea ulcerului.
Pigue de piele
Pentru această formă de patologie, apariția carbuncilor în zona în care a fost introdus agentul cauzal în organism. Boala de ciumă este însoțită de formarea pe pielea unui pusus dureroasă cu conținut roșiatic. În jurul lor există o zonă de infiltrare și hiperemie. Dacă pustul este deschis în mod independent, un ulcer cu puroi galben apare în locul ei. După ceva timp, partea de jos este acoperită cu scoturi negre, care se dovedește treptat, lăsând cicatricile după el însuși.
Pneumonie de ciumă
Ciuma pulmonară este cea mai periculoasă formă de boală din punct de vedere epidemic. Perioada de incubare are de la câteva ore până la două zile. O tuse puternică apare în a doua zi după infecție, durerea în piept, apare scurtarea respirației. Pe radiografia se detectează semnele de inflamație pulmonară. Tusea este de obicei însoțită de spumă și sângerare. Cu o agravare a statului, există o încălcare a conștiinței și funcționării principalelor sisteme de organe interne.

Septic Chuma
Boala se caracterizează prin dezvoltarea rapidă. Ciuma septică este o patologie rară, care se caracterizează prin apariția hemoragiei în pielea și membranele mucoase. Creșteți treptat simptomele de intoxicație generală. Din dezintegrarea celulelor bacteriilor din sânge, conținutul substanțelor toxice crește. Ca rezultat, starea pacientului se deteriorează brusc.
Evenimente de diagnosticare
Datorită pericolului special al acestei patologii și susceptibilității ridicate la bacterii, selectarea agentului patogen este efectuată exclusiv în laborator. Experții fac un material de gard din Carbunculov, Sputum, Bubones și Ulcere. Este permisă izolarea agentului patogen din sânge.
Diagnosticarea serologică se efectuează utilizând următoarele teste: RNAG, ELISA, a sunat. Este posibil să se elibereze ADN-ul agentului cauzator prin PCR. Metodele de diagnosticare nespecifice includ testele de sânge și urină, radiografia pulmonară.

Ce tratament este necesar?
Pacienții cu diagnostic de "ciumă", simptomele care se manifestă în câteva zile sunt plasate în cutii speciale. De regulă, aceasta este o singură cameră echipată cu o sală de toaletă separată și asigurați-vă că ușile duble. Terapia eiotropică este efectuată de antibiotice în conformitate cu forma clinică de boală. Durata cursului de tratament este de obicei de 7-10 zile.
La forma pielii, "co-trimoxazol" este prescris, cu bubonic - "Levomycetin". Pentru tratamentul unei variante pulmonare și septice a bolii, sunt utilizate "streptomicină" și "doxiciclină".
În plus, se efectuează terapia simptomatică. Pentru a reduce temperatura, sunt utilizate agenți antipiretici. Pentru a restabili tensiunea arterială, sunt prescrise hormoni steroizi. Uneori este necesar să susținem lucrarea plămânilor și înlocuirea funcțiilor lor.

Prognoza și consecințele
În prezent, cu condiția ca recomandările medicului pentru tratamentul mortalității din ciumă să fie destul de scăzute (5-10%). Încercările medicale și prevenirea generalizării contribuie la recuperarea fără efecte grave asupra sănătății. În cazuri rare, este diagnosticată o sepsis de viteză, care este prost tratabilă și duce adesea la un rezultat fatal.
Ciuma este o boală infecțioasă potențial severă cauzată de o baghetă de ciumă, patogenă pentru oameni și animale. Înainte de inventarea de antibiotice, boala a provocat un nivel foarte ridicat de mortalitate, iar în Europa medievală a schimbat irevocabil structura socială și economică a societății.
Pandemia mare
Ciuma a lăsat o marcă neștiență sumbră în istoria omenirii și nu e de mirare în multe națiuni, este asociată cu moartea. Chiar și un scurt conținut de nenorociri transferate poate lua mai multe volume, iar istoria are mileniu.
În sursele de timp antic, se indică faptul că boala a fost cunoscută în Africa de Nord și în Orientul Mijlociu. Se presupune că este descris în cartea biblică a regatelor ca Mor. Dar dovada necontestată a existenței sale timpurii este analiza ADN-ului vârstei de bronz care confirmă prezența unui bastoane de ciumă în Asia și Europa între 3 mii 800 până la epoca noastră. Din păcate, este imposibil să verificați natura acestor flash-uri.
La vremea lui Iustinian
Prima pandemie confirmată în mod fiabil în timpul domniei împăratului bizantin al lui Iustinian în secolul VI al erei noastre.

Potrivit istoricului, procopiei și altor surse, focarul a început în Egipt și sa mutat de-a lungul rutelor comerciale maritime, a lovit Constantinopol în 542. Acolo, într-un timp scurt, boala a căzut zeci de mii de vieți, iar mortalitatea a crescut atât de repede încât autoritățile au avut probleme cu eliberarea de la cadavre.
Judecând după descrierile simptomelor și metodelor de transmitere a bolii, este foarte probabil ca toate formele de ciumă să fi fost în același timp în Constantinopol în Constantinopol. În următorii 50 de ani, pandemia sa răspândit în porturile mediteraneene și la est spre Persia. Autorii creștini, de exemplu, John Efesse, au considerat cauza epidemiei mâniei lui Dumnezeu, iar cercetătorii moderni sunt încrezători că motivul său era șobolani (pasageri neschimbați ai navelor) și condițiile nesanitare ale vieții acelei ere.

Moartea neagră a Europei
Următoarea pandemie a acoperit Europa în secolul al XIV-lea și era încă teribilă anterioară. Numărul de morți a ajuns, conform diferitelor surse, de la 2/3 la ¾ din populația din țările afectate. Există dovezi că În timpul zdruncțiilor de moarte neagră, aproximativ 25 de milioane de oameni au muritDeși definiția unui număr precis este acum imposibilă. Ciuma, ca ultima oară, a adus denuncite pe nave. Cercetătorii sugerează că, în porturile sudice ale actualei France și Italia, Hvoroba a venit din coloniile Genoese din Crimeea, răspândind din Asia Centrală.
Consecințele acestei catastrofe nu numai că au pus amprenta asupra caracteristicilor religioase și mistice ale viziunii globale ale europenilor, ci și la o schimbare a formării sociale și economice.
Țăranii care au făcut forța principală de muncă au devenit critic mici. Pentru a păstra fostul nivel de trai, a avut o creștere a productivității muncii și a unei schimbări în mod tehnologic. Această nevoie a servit la dezvoltarea relațiilor capitaliste în societatea feudală.
Marea plagă din Londra
În următoarele trei secole, focul mic al bolii a fost observat pe întregul continent din insulele britanice în Rusia. O altă epidemie a izbucnit în Londra în 1664-1666. Numărul de decese este așteptat între 75 și 100 de mii de oameni. Ciuma răspândită rapid:
- În 1666-1670. - în Köln și pe teritoriul Valei Rinului;
- În 1667-1669. - in Olanda;
- b1675-1684. - în Polonia, Ungaria, Austria, Germania, Turcia și Africa de Nord;

Pe scurt despre pierderi: în Malta - 11 mii de oameni din morți, la Viena - 76 mii, în Praga - 83 mii. Până la sfârșitul secolului al XVII-lea, epidemia a devenit treptat la puf. Ultimul focar a fost în portul Marseilului în 1720, unde 40 de mii de oameni au fost uciși. După aceasta, boala din Europa nu a fost înregistrată (cu excepția Caucazului).
Retragerea pandemică poate fi explicată prin progresele înregistrate în domeniul salubrului și utilizarea măsurilor de carantină, combaterea șobolanilor ca purtători de ciumă, refuzul de pe rutele comerciale vechi. În timpul focarilor din Europa, cauzele bolii nu au fost suficient de clare din punct de vedere medical. În 1768, prima ediție a enciclopedia britanică a publicat opinia științifică comună în rândul contemporanilor despre apariția unei febră din plastic din "miasme otrăvitoare" sau vapori aduși din țările estice cu aer.
 Exilul "otrava" a fost considerat cel mai bun tratament, care a fost realizat cu ajutorul fie al ruperii naturale a tumorilor, fie, dacă este necesar, descărcarea și drenajul lor. Alte instrumente recomandate au fost:
Exilul "otrava" a fost considerat cel mai bun tratament, care a fost realizat cu ajutorul fie al ruperii naturale a tumorilor, fie, dacă este necesar, descărcarea și drenajul lor. Alte instrumente recomandate au fost:
- sânge;
- vărsături;
- transpiraţie;
- purgaţie.
De-a lungul secolelor XVIII și anticipate. Ciuma a fost fixată în țările din Orientul Mijlociu și Africa de Nord, iar în 1815-1836. Apare în India. Dar acestea erau doar primele scântei din noua pandemie.
Ultima data
După trecerea prin Himalaya și câștigând un impuls în provincia chineză Yunnan, în 1894, ciuma a ajuns la Guangzhou și Hong Kong. Aceste orașe portuare au devenit centre de distribuție ale noii epidemii, care, până în 1922, au fost importate de instanțele marine din întreaga lume - mai larg decât orice eră anterioară. Ca urmare, aproximativ 10 milioane de persoane dintr-o varietate de orașe și țări au murit:

Aproape toate porturile europene au fost uimite, dar regiunile afectate din India au fost în cea mai gravă situație. Numai până la sfârșitul XIX-ului în teoria microbiană a fost dezvoltată și a fost stabilită în cele din urmă care tocmai agentul cauzal este vinovat de o astfel de moarte. Rămâne doar pentru a determina modul în care Bacillus infectează o persoană. De mult timp a fost observat că, în multe domenii de epidemie, moartea neobișnuită a șobolanilor precede focarii de ciumă. Boala oamenilor a apărut ceva timp mai târziu.
În 1897, medicul japonez al Ogat Masanari, explorarea bolii de vară pe insula Plampus, a demonstrat că bacilul de ciumă suferă șobolani. Anul următor, francezul lui Paul-Louis Simon a demonstrat rezultatele experimentelor care au arătat că la șobolanii șobolanilor transportatorii de ciumă sunt purici de speciile de Xenopsylla Cheopis. Astfel au fost descrise în cele din urmă căi de infectare a oamenilor.
De atunci, măsurile au început să efectueze măsuri de distrugere a șobolanilor în porturi și pe terenuri maritime, iar insecticidele sunt folosite pentru a scăpa de rozătoare în zonele de flash de infecție. Începând cu anii 1930, medicamentele care conțin sulf au apărut în medici pentru tratamentul populației și mai târziu - antibiotice. Eficacitatea măsurilor luate este reducerea numărului de decese în următoarele decenii.
Infecție deosebit de periculoasă
Ciuma este una dintre cele mai mortale boli din istoria omenirii. Corpul uman este extrem de susceptibil la boală, infecția poate apărea atât direct, cât și indirect. Ciuma învinsă poate apărea după decenii de tăcere cu un potențial epidemic și mai mare și afectează în mod semnificativ populația întregi regiuni. Datorită distribuției ușoare, împreună cu, botulismul, variola, tularemia și virale hemoragice (Ebola și Marburg) sunt incluse în grupul o amenințări de bioterorism.
Metode de infectare
Agentul patogen al ciumei este Y. Pestis, o bacterie anaerobă în formă de tijă fixă \u200b\u200bcu colorare bipolară capabilă să producă o membrană mucoasă anti-faganică. Cele mai apropiate rude:

Rezistența mediului extern la agentul patogen al ciumei este scăzută. Uscarea, lumina soarelui, concurența cu microbii de măcinare o ucide. Închiderea minutelor de bastoane în apă duce la moartea ei. Dar poate supraviețui pe lenjerie umedă, haine cu sputum, puroi și sânge, depozitate pe termen lung în apă și mâncare.
În sălbăticie și țară, cea mai mare parte a răspândirii lui Y. Pestis cade pe transferul dintre rozătoare și purici. În orașe, principalii purtători sunt rozătoarele siropice, în special șobolani gri și maro.
Magia de ciumă migrează cu ușurință din mediul urban în natură și înapoi. Acesta este transmis omului, de regulă, prin mușcăturile puricilor infectate. Dar are, de asemenea, informații despre mai mult de 200 de tipuri de mamifere (inclusiv câini și pisici) capabile să fie purtători de bastoane. Jumătate dintre ele sunt rozătoare și Haza.

prin urmare principalele reguli de comportament în riscul de evacuare a bolii vor fi:
- excluderea contactului cu animalele sălbatice;
- atenție când hrăniți rozătoare și iepuri.
Patogeneza și formele bolii
Pentru bacilosul de ciumă, o abilitate surprinzător de stabilă și puternică de a multiplica în țesuturile purtătoare și de ao aduce la moarte. După intrarea în corpul uman, Y. Pestis migrează pe sistemul limfatic la ganglionii limfatici. Acolo, Bacilus începe să producă proteine \u200b\u200bcare încalcă activitatea reacțiilor inflamatorii, blocând lupta de macrofage cu infecție.
 Astfel, răspunsul imun al proprietarului este slăbit, bacteriile colonizează rapid ganglionii limfatici, provocând edeme dureroase și, în cele din urmă, distrug țesuturile uimite. Uneori se încadrează în sânge, ceea ce duce la infecția sângelui. În studiile patuale-anatomice, grupurile lor se găsesc în următoarele organisme:
Astfel, răspunsul imun al proprietarului este slăbit, bacteriile colonizează rapid ganglionii limfatici, provocând edeme dureroase și, în cele din urmă, distrug țesuturile uimite. Uneori se încadrează în sânge, ceea ce duce la infecția sângelui. În studiile patuale-anatomice, grupurile lor se găsesc în următoarele organisme:
- în ganglionii limfatici;
- splină;
- în măduva osoasă;
- ficat.
Boala la om are trei forme clinice: bubonice, mobile și septice. Pandemia provoacă cel mai adesea primele două. Bubonic fără tratament merge în septic sau lumină. Manifestările clinice pentru aceste trei specii arată astfel:

Tratament și previziuni
La momentul în care diagnosticul de ciumă este suspectat pe motive clinice și epidemiologice, eșantioanele corespunzătoare pentru diagnosticare trebuie obținute imediat. Terapia antibacteriană este prescrisă fără a aștepta un răspuns din laborator. Pacienții suspecți cu semne de pneumonie sunt izolate și tratate cu măsuri de precauție împotriva infecției cu picurare a aerului. Cele mai aplicabile scheme:


Alte clase de antibiotice (peniciline, cefalosporine, macrolide) au un succes variabil în tratamentul acestei boli. Utilizarea lor este ineficientă și îndoielnică. În timpul tratamentului, este necesar să se prevadă posibilitatea complicațiilor sub formă de sepsis. În absența îngrijirii medicale, previziunile nu sunt reconfortante:
- formă ușoară - mortalitate de 100%;
- bubonic - de la 50 la 60%;
- septic - 100%.
Pregătiri pentru copii și femei însărcinate
Cu terapie adecvată și anterioară, puteți preveni complicațiile ciumei în timpul sarcinii. În acest caz alegerea antibioticelor se bazează pe analiza efectelor secundare ale celor mai eficiente medicamente:

Experiența a arătat că aminoglicozidul desemnat competent este cel mai eficient și sigur atât pentru mamă, cât și pentru făt. Se recomandă aplicarea pentru tratamentul copiilor. Datorită siguranței relative, posibilitățile de administrare intravenoasă și intramusculară, gentamicina este un antibiotic preferat pentru tratamentul copiilor și femeilor însărcinate.
Terapia preventivă
Persoanele care sunt în contact personal cu pacienții cu pneumonie sau persoane care sunt probabil expuse la purici infectați cu Y. Pestis au contactat direct cu fluidele corporale sau țesuturile mamifere infecțioase sau infectate în timpul studiilor de laborator de materiale infecțioase ar trebui să treacă terapia profilactică antibacteriană. În cazul în care contactul a avut loc în ultimele 6 zile. Mijloacele antimicrobiene preferate în acest scop sunt tetraciclina, cloramfenicolul sau una dintre sulfonamidele eficiente.

Introducerea unui antibiotic înainte de infecție poate fi prezentată în cazurile în care oamenii ar trebui să fie în zone supuse ciumei în perioadele scurte. Se aplică, de asemenea, pentru a rămâne în condiții în care infecția este dificilă sau imposibilă de prevenire.
Precauții pentru spitale oferă un mod de carantină pentru toată ciuma bolnavă. Acestea includ:

În plus, pacientul cu suspiciune de infecție a ciumei de iluminat trebuie să fie într-o cameră separată și să fie tratată cu măsuri de precauție cu privire la posibilitatea infecției cu personalul de picătură aeriană. În plus față de cele enumerate, acestea includ restricționarea mișcării pacientului dincolo de cameră, precum și masca obligatorie de purtare în prezența altor persoane.
Posibilitatea de vaccinare
În întreaga lume, cu atenție plină de viață și formalin-ucis. Vaccinurile pestis sunt diferite pentru utilizare. Ele diferă reactivitatea imunogenă și moderată ridicată. Este important să știți că nu protejează împotriva pneumoniei primare. În general, nu este posibilă vaccinarea comunităților asupra efectelor epizootice.

În plus, această măsură este puțin folosită în timpul focarelor de ciumă a unei persoane, deoarece dezvoltarea unui răspuns imun protector necesită o lună sau mai mult. Vaccinul este arătat persoanelor care contactează direct bacteria. Acestea pot fi angajați ai laboratoarelor de cercetare sau ale persoanelor care studiază coloniile animale infectate.
Chumka Carnivores.
Această boală (Pestis Carnivorum) este cunoscută în rândul câinilor domestici numiți Chumka și nu are nicio legătură cu Y. Pestis. Se manifestă prin înfrângerea sistemului nervos central, inflamația membranelor mucoase ale ochilor și a tractului respirator. Spre deosebire de ciuma unei persoane are o natură virală.
 În prezent, plaglorianul plaglorian este înregistrat printre creșterea industrială internă, sălbatică și animală în toate țările lumii. Daunele economice sunt exprimate în pierderi ale alese și sacrificate, reducând volumul și calitatea blănurilor, costurile pentru efectuarea măsurilor preventive, încălcarea procesului de cultivare.
În prezent, plaglorianul plaglorian este înregistrat printre creșterea industrială internă, sălbatică și animală în toate țările lumii. Daunele economice sunt exprimate în pierderi ale alese și sacrificate, reducând volumul și calitatea blănurilor, costurile pentru efectuarea măsurilor preventive, încălcarea procesului de cultivare.
Boala este cauzată de un virus care conține ARN cu o dimensiune de 115-160 nm din familia paramyxoviridae. Este susceptibil la câini, vulpi, nisipuri, ursuri raccoane, vidari, șacali, hieni și lupi. Pentru diferite specii de animale, patogenitatea virusului este diferită - de la un curs ascuns asimptomatic al bolii la acută cu mortalitate de 100%. Cele mai sensibile didactice spre el. Virusul de ciumă este foarte virulent, dar nici un pericol nu este un pericol.
În prezent, ciuma este o boală, a căror simptome sunt bine studiate. Fochiul ei a fost lăsat în sălbăticie și au fost conservați în habitatele permanente ale rozătoarelor. Statisticile contemporane sunt: \u200b\u200bîn întreaga lume într-un an la aproximativ 3 mii de persoane contact cu această boală și aproximativ 200 de mor mor. Cele mai multe cazuri se încadrează pe Asia Centrală și Africa.
Ciumă. - Infecția transmisibilă zoonotică acută, deosebit de periculoasă, cu intoxicație grea și inflamație seroasă-hemoragică în ganglionii limfatici, plămâni și alte corpuri, precum și dezvoltarea posibilă a sepsisului.
Informații istorice scurte
În istoria omenirii nu există altă astfel de boală infecțioasă, care ar duce la devastări și mortalități colosale în rândul populației, ca o ciumă. Cu cele mai vechi timpuri, au apărut informații despre boala Chumay, care au apărut la persoane sub formă de epidemii cu un număr mare de exouri fatale. Se remarcă faptul că epidemiile ciumei sa dezvoltat ca urmare a contactelor cu pacienții cu animale. Uneori, răspândirea bolii a fost caracterul pandemiei. Sunt cunoscute trei pandemii de ciumă. Primul, cunoscut sub numele de "Justinian Plach", a fost curse în Egipt și Imperiul Roman de Est în 527-565. Al doilea, numit "Mare" sau "Negru" deces, în 1345-1350. Crimeea, Marea Mediterană și Europa de Vest; Această pandemie distructivă a durat aproximativ 60 de milioane de vieți. A treia pandemie a început în 1895 în Hong Kong, apoi sa răspândit în India, unde au murit peste 12 milioane de oameni. La început au fost făcute descoperiri importante (a fost evidențiată agentul patogen, a fost demonstrat rolul șobolanilor în epidemiologia ciumei, ceea ce a făcut posibilă organizarea unei prevenire științifică. Agentul patogen al ciumei a descoperit G.N. Minh (1878) și independent de el A. Yessen și Sh. Kitazato (1894). Pornind de la secolul al XIV-lea, ciuma a participat la Rusia sub formă de epidemii. Lucrul la focare pentru a preveni diseminarea bolii și a tratamentului pacienților, oamenii de știință ruși D.K. Zabolotnaya, N.N. Klodnitsky, I.I. Mesnikov, N.F. Gamalei și alții. În secolul al XX-lea, N.N. Zhukov-Bellnikov, E.I. Korogokova și G.P. Rudnev a dezvoltat principiile patogenezei, diagnosticarea și tratamentul pacienților cu plăci și a fost creat un vaccin anticipat.
Apariția bolii chuma
Agentul patogen este o bacterie facultativă-anaerobă gram-negativă-anaerobă Y. Tipul lui Pestis Yersinia Family Enterobacteriaceae. Pe multe caracteristici morfologice și biochimice, o ciumă este similară cu agenții patogeni ai pseudotuberculozei, iraciniozei, tularemiei și Pastelloei, provocând boli severe atât în \u200b\u200brozătoare, cât și la oameni. Se distinge printr-un polimorfism pronunțat, cele mai tipice bastoane ovoid, colorarea bipolară, distinge mai multe filiale ale agentului patogen, diverse virulență. Se dezvoltă pe medii nutritive convenționale, cu adăugarea de sânge hemolizați sau sulfit de sodiu pentru a stimula creșterea. Conține mai mult de 30 de antigeni, ex- și endotoxine. Capsulele protejează bacteriile de la absorbție prin leucocite polimorfide, iar antigene V și W împiedică leza în citoplasma fagocitelor, ceea ce asigură reproducerea lor intracelulară. Patogenul de ciumă este bine conservat în excrețiile pacienților și obiectelor din mediul extern (20-30 de zile în bubonul GNOME rămâne în 20-30 de zile, în cadavrele oamenilor, cămile, rozătoare - până la 60 de zile), dar foarte mult Sensibil la lumina soarelui, oxigenul atmosferic, temperatura ridicată, reacția medie (în special acidă), substanțele chimice (inclusiv dezinfectanți). Sub acțiunea sullemului în diluare 1: 1000 moare după 1-2 minute. Ei bine, tolerează temperaturile scăzute, înghețarea.
Epidemiologie
Persoana bolnavă poate, în anumite condiții, să devină o sursă de infecție: cu dezvoltarea de ciumă ușoară, contact direct cu conținutul purulent al bubonului de ciumă, precum și ca urmare a infecției puricilor la un pacient cu septicemie cu ciumă. Corpurile morților de la ciuma de oameni sunt adesea cauza imediată a infecției altora. De pericol deosebit reprezintă forma luminii bolnave a ciumei.
Mecanism de transmisie Diverse, cele mai adesea transmisibile, dar picături de aer (cu forme ușoare de ciumă, infecție în condiții de laborator). Purtătorii agentului patogen sunt purici (aproximativ 100 de specii) și unele tipuri de argile care susțin procesul epizootic în natură și transmiterea patogenului la rozătoarele sinantropice, cămilele, pisicile și câinii care pot purta purici infecțioasă la carcasa umană. O persoană este infectată nu atât de mult când mușcătura de purici, ca după frecare fecale sau mase, a sărit în timpul nutriției. Bacteriile care se înmulțesc în intestinele de purici sunt izolate prin coagulaze care formează un "dop" (un bloc de plan) care împiedică fluxul sanguin în corpul său. Încercările de insecte foame la sânge sunt însoțite de sărind masele injectate de pe suprafața pielii în locul mușcăturii. Astfel de purici sunt foame și adesea încearcă să suge sângele animalului. Contagozitatea puricilor este menținută în medie aproximativ 7 săptămâni și, în conformitate cu unele date - până la 1 an.
Contactul posibil (prin pielea deteriorată și membranele mucoase) la tăierea carcasei și prelucrarea pieilor animalelor infectate cu ucidă (iepuri, vulpi, saloane, cămile etc.) și o alimentare alimentară (când își mănâncă carnea) a calea infecției cu ciumă.
Susceptibilitatea naturală a oamenilor este foarte mare, absolută în toate grupele de vârstă și cu orice fel de infecție. După boala suferinței, există o imunitate relativă, care nu este protejată de re-infectare. Cazurile repetate ale bolii nu sunt rare și nu apar mai puțin greu decât primar.
Principalele semne epidemiologice.. Focă naturală a ciumei ocupă 6-7% din terenul globului și sunt înregistrate pe toate continentele, excluzând Australia și Antarctica. În fiecare an în registrul lumii câteva sute de cazuri de ciumă la om. În țările CSI, au fost dezvăluite 43 de accentuare naturală a suprafeței totale a suprafeței totale de peste 216 milioane de hectare situate în câmpie (stepă, semi-deșert, pustie) și regiuni de munte ridicate. Există două tipuri de focare naturale: focul "sălbatic" și focul de ciumă de șobolani. În focul natural, ciuma se manifestă sub formă de epizootie între rozătoare și iepure. Infecția din rozătoarele de iarnă de dormit (Surki, Supliki etc.) apare în sezonul cald, timpul de la OMC de la rozătoarele non-dormit și de iepuri (gerbili, incendii, alimente etc.) are două vârf sezoniere, care este asociat cu Perioadele de reproducere animale. Bărbații bolnavi mai des decât femeile în legătură cu activitățile profesionale și rămân în centrul natural al ciumei (creșterea animalelor la distanță, vânătoarea). În focurile antropurgice, rolul rezervorului de infecție este realizat de șobolani negri și gri. Epidemiologia formelor bubonice și ușoare ale ciumei în cele mai importante caracteristici are diferențe semnificative. Pentru ciuma bubonică, se caracterizează o creștere relativ lentă a bolii, în timp ce ciuma ușoară din cauza transmiterii luminii a bacteriilor poate fi răspândită într-un timp scurt. Pacienții din forma bubonică a ciumei sunt mici și practic indiferente, deoarece selecția lor nu conține agenți patogeni, iar în materialul din bobii de oprire există puține sau deloc. Atunci când se deplasează o boală într-o formă septică, precum și cu complicația formei bubonice, pneumonia secundară, atunci când agentul patogen poate fi transmis de către picăturile de aer, să dezvolte epidemii grele ale ciumei primare de iluminat cu contagiozitate foarte mare. De obicei, ciuma ușoară urmează bubonicul, se răspândește cu ea și devine rapid cea mai importantă formă epidemiologică și clinică. Recent, ideea dezvoltă intens că patogenul de ciumă poate fi în sol în sol în sol. Infecția inițială a rozătoarelor în același timp poate apărea atunci când saparea găurilor pe zonele infectate de sol. Această ipoteză se bazează atât pe studii experimentale, cât și pe observații asupra consecvenței interne a căutării agentului patogen în rândul rozătoarelor și a puricilor lor în perioadele episotice.
Cursul bolii Chuma
Mecanismele de adaptare ale unei persoane sunt practic adaptate pentru a rezista introducerii și dezvoltării unui stick de ciumă în organism. Acest lucru se explică prin faptul că ciuma este foarte multiplicată; Bacteriile în cantități mari produc factori de permeabilitate (neuraminidază, fibrinolizină, pesticină), antiquagine, fagocitoză copleșitoare (F1, HMWPS, V / W-AR, PH6-AG), care contribuie la diseminarea limfogenă și hematogenă rapidă și masivă, în primul rând în mononuclear sistem fagocitic cu activarea ulterioară. Antigenemie masivă, emisia mediatorilor de inflamație, inclusiv citokinele șocate, duce la dezvoltarea tulburărilor microcirculate, sindromul DVS, urmat de un rezultat în șocul infecțios-toxic.
Imaginea clinică a bolii este în mare măsură determinată de locul de desfășurare a patogenului care pătrunde prin intermediul pielii, al luminii sau al tractului gastrointestinal.
Schema de patogeneză a ciumei include trei etape. La început, agentul patogen din locul de introducere a diseminării limfogene în ganglionii limfatici unde este întârziată pe scurt. În același timp, o bubon de ciumă este formată cu dezvoltarea unor schimbări inflamatorii, hemoragice și necrotice în ganglionii limfatici. Apoi bacteriile sunt destul de repede pătrunse. În etapa bacteriamică, cea mai puternică toxicoză se dezvoltă cu schimbări în proprietățile reologice ale sângelui, tulburărilor de microcirculare și manifestărilor hemoragice în diferite organe. În cele din urmă, după depășirea agentului cauzator al barierului reticulogistocitar, ea se produce diseminarea pe diferite corpuri și sisteme cu dezvoltarea sepsisului.
Tulburările microcirculate provoacă schimbări în mușchiul și navele inimii, precum și în glandele suprarenale, ceea ce provoacă insuficiență cardiovasculară ascuțită.
La calea aerogenă a infecției, alveola afectează, ele dezvoltă un proces inflamator cu elemente de necroză. Bacteremia ulterioară este însoțită de toxicoze intense și de dezvoltarea manifestărilor septic-hemoragice în diferite organe și țesuturi.
Un răspuns antihivar cu ciuma este slab și format la datele ulterioare ale bolii.
Simptomele bolii chuma
Perioada de incubație este de 3-6 zile (cu epidemii sau forme septice, este redusă la 1-2 zile); Termenul maxim de incubare este de 9 zile.
Este caracteristică principiului acut al bolii, exprimat prin creșterea rapidă a temperaturii corporale la numere mari, cu o răceală uimitoare și dezvoltarea unei intoxicații pronunțate. Caracterizarea plângerilor pacienților la dureri în câmpul sacrumului, mușchilor și articulațiilor, cefaleei. Studiile apar (adesea sângeroase), sete dureroase. Din primele ore ale bolii, se dezvoltă excitația psihomotorie. Sacred neliniștit, excesiv de activ, încercați să scăpați ("rulează ca un nebun"), apar halucinații, prostii. Discursul devine o șansă, mergând cu o tijă. În cazuri mai rare, inhibarea, apatia este posibilă, iar slăbiciunea atinge o asemenea măsură încât pacientul nu poate ieși din pat. Notă externă hiperemia și neîndeplinirea feței, injectarea scletului. Pe fața expresiei suferinței sau a oroarei ("masca de ciumă"). În cazuri mai severe, erupția hemoragică este posibilă pe piele. Semnele foarte caracteristice ale bolii sunt îngroșarea și abandonarea limbii cu clopot alb dense ("limbă cretacică"). Din partea laterală a sistemului cardiovascular, există o tahicardie pronunțată (până la embridia), aritmie și scădere progresivă a tensiunii arteriale. Chiar și cu formele locale ale bolii, se dezvoltă, precum și oliguria sau anuria.
Acest simptom se manifestă, în special în perioada inițială, cu toată forma de ciumă.
Conform clasificării clinice a ciumei propuse de G.P. Rudnev (1970), alocă forme locale ale bolii (piele, bubonică, piele-bubonică), forme generalizate (septice primare și secundare), forme străine la fața locului (lumină primară, secundară și intestinală).
Forma pielii. Caracterizată prin formarea unui carburan la locul de desfășurare a agentului patogen. Inițial, pielea apare brusc pustula dureroasă cu conținut de axă întunecată; Este localizat pe un țesut subcutanat elocvent și este înconjurat de o zonă de infiltrare și hiperemie. După deschiderea pustulei, se formează un ulcer cu fundul gălbui, predispus la mărirea mărimii. În viitor, partea de jos a ulcerelor acoperă coaja neagră, după ce respingerea cicatricelor sunt formate.
Forma bubonică. Cea mai frecventă formă de ciumă. Învingerea ganglionilor limfatici, regional în raport cu locul de implementare a patogenului - inghinal, rareori axilar și foarte rar col uterin. De obicei, bubone-urile sunt solide, mai puțin adesea multiple. Pe fondul unei intoxicații severe, durerea apare în domeniul localizării viitoare a bubonului. După 1-2 zile, puteți pune ganglioni limfatici dureroasă, prima consistență solidă și apoi înmuiere și devenind pasty. Nodurile se îmbină într-un singur conglomerat, scăzut modular datorită prezenței de periatie, fluctuând atunci când palparea. Durata bolii bolii este de aproximativ o săptămână, după care are loc o perioadă plasată de cheltuieli. Nodurile limfatice pot dizolva în mod independent sau ulcerați și sclerosi datorită inflamației și necrozei seroase-hemoragice.
Piele-bubonică. Reprezintă o combinație de leziuni ale pielii și schimbări de la ganglionii limfatici.
Aceste forme locale ale bolii pot intra în sepsis secundar de ciumă și pneumonie secundară. Caracteristicile lor clinice nu sunt diferite de formele primare septice și primare ale ciumei, respectiv.
Septicul primar. Se întâmplă după o scurtă perioadă de incubare în 1-2 zile și se caracterizează prin dezvoltarea ușoară a intoxicațiilor, manifestărilor hemoragice (hemoragii în piele și membrane mucoase, sângerări gastrointestinale și renale), formarea rapidă a imaginii clinice a infecțioase-toxice şoc. Fără tratament, 100% din cazuri se termină cu ușurință.
Primar. Dezvoltate cu infecție aerogenă. Perioada de incubație este scurtă, de la câteva ore la 2 zile. Boala începe acut cu manifestările sindromului de intoxicare caracteristica ciumei. O tuse puternică apare în cea de-a 2-a zi, există dureri ascuțite în piept, dificultăți de respirație. Tusea este însoțită de evidențierea sputei vitroase și apoi lichide spumă. Datele fizice din plămâni sunt rare, pe radiografii se găsesc semne de pneumonie focală sau de capital. Insuficiența cardiovasculară este în creștere, exprimată în tahicardie și scădere progresivă a tensiunii arteriale, dezvoltarea cianozei. În stadiul terminal la pacienți, starea opusă se dezvoltă la început, însoțită de sporirea scurgerii manifestărilor de respirație și hemoragică sub formă de petechii sau hemoragii extinse și apoi comă.
Forma intestinală. Pe fondul sindromului inxicator la pacienți, apar dureri abdominale dure, vărsături multiple și diaree cu Tenezms și scaunul abundent Mucola-Bloody. Întrucât manifestările intestinale pot fi observate în alte forme ale bolii, până de curând există o problemă controversată a existenței ciumei intestinale ca formă independentă, aparent legată de infecția enterală.
Diagnostic diferentiat
Pielea, forma bubonică și bubonică-bubonică ar trebui să se distingă de tularemia, Carbunculov, diverse limfadenopatie, forme ușoare și septice - de la bolile inflamatorii ale plămânilor și sepsisului, inclusiv etiologia meningococică.
Cu toate formele de ciumă, semnele de creștere rapidă a intoxicației grele sunt alarmate în perioada inițială: temperatura ridicată a corpului, frisoane uimitoare, vărsături, setea dureroasă, emoție psihomotorie, anxietate motor, prostii și halucinații. În caz de examinare a pacienților, un discurs insentiv este atras, un mers ciudat, o față hiperemică gândită, cu injectarea lui Schler, o expresie a suferinței sau a oroarei ("mască de ciumă"), "limba cretacică". Semne de insuficiență cardiovasculară, Tatire, Oliguria progresează rapid.
Pentru formele de piele, bubonice și piele-bubonice de ciumă, o durere ascuțită în locul leziunii, stadiul de dezvoltare a carbuncuției este caracteristic (pustula-ulcer - scarpă negru - cicatrice), perioade pronunțate de periathenite în formarea de o bubon de ciumă.
Formele luminoase și septice se disting prin dezvoltarea fulgerului de intoxicație grea, exprimate manifestări ale sindromului hemoragic, șocul toxic infecțios. Când leziunea, plămânii marchează dureri ascuțite în piept și o tuse puternică, separarea sputei de sânge a sângelui vitros și apoi lichid. Datele fizice limitate nu corespund unei stări comune extrem de dificile.
Diagnosticarea bolii chuma
Diagnosticarea laboratorului
Pe baza utilizării metodelor microbiologice, imunosorologice, biologice și genetice. În hemogramă, leucocitoză, neutrofilia cu o trecere la stânga, o creștere a ASR-urilor. Selectarea agentului patogen este realizată în laboratoarele de regim specializate pentru a lucra cu agenți patogeni de infecții deosebit de periculoase. Studiile sunt efectuate pentru a confirma cazurile pronunțate clinic ale bolii, precum și examinarea persoanelor cu o temperatură crescută a corpului situată în zona de infecție. Cercetarea bacteriologică este supusă materialului de la pacienți și a murit: punctele de la bubone și carbunculov, separate prin ulcere, spută și mucus de la eticheta orală, sânge. Pasajul este realizat pe animale de laborator (cobai, șoareci albi), mor pentru ziua de 5-7 ani după infecție.
RNAT, RNAG și RTPGA, IFA sunt utilizate din metodele serologice.
Rezultatele pozitive ale PCR în 5-6 ore după formularea sa indică prezența unui ADN specific al microbului de ciumă și confirmă diagnosticul preliminar. Confirmarea finală a etiologiei de ciumă a bolii este alocarea culturii pure a agentului patogen și identificarea acestuia.
Tratamentul bolii chuma
Pacienții sunt tratați numai în condiții staționare. Alegerea medicamentelor pentru terapia etiotropică, dozele lor și schemele de aplicare determină forma bolii. Cursul terapiei etiotropice cu toate formele bolii este de 7-10 zile. În același timp, se aplică:
Sub forma pielii - catrimoxazol 4 comprimate pe zi;
Cu formă bubonică - stânga la o doză de 80 mg / kg / zi și în același timp streptomicină la o doză de 50 mg / kg / zi; Preparatele sunt administrate intravenos; Tetraciclina este, de asemenea, eficientă;
Cu forme ușoare și septice ale bolii, combinația dintre levomycety-on cu streptomicină este completată de numirea doxiciclinei la o doză de 0,3 g / zi sau tetraciclină de 4-6 g / zi în interior.
În același timp, terapie masivă de dezinfectare (plasmă proaspăt înghețată, albumină, refolubikin, hemodez, soluții cristaloid, metode de detoxifiere extracorporeală) sunt medicamente prescrise pentru îmbunătățirea microcirculației și a reparațiilor (Trental în asociere cu sectorul SOLK, Peyonal), forțând diureza, precum și glicozide cardiace, anagerul vascular și respirator, mijloace antipiretice și simptomatice.
Succesul tratamentului depinde de oportunitatea terapiei. Medicamentele eiotropice sunt prescrise la prima suspiciune a ciumei, pe baza datelor clinice si epidemiologice.
Prevenirea bolii chuma
Supravegherea epidemiologică
Volumul, natura și accentul măsurilor preventive determină prognoza situației epizootice și epidemice asupra placării în focare naturale specifice, ținând seama de aceste urmăriri de urmărire a morbidității în toate țările lumii. Toate țările sunt obligate să informeze cine cu privire la apariția bolilor avionului, mișcarea morbidității, episoadele în rândul rozătoarelor și măsurile de combatere a infecției. Țara a dezvoltat și operează sistemul de certificare a focului natural al ciumei, care a permis zonei epidemiologice a teritoriului.
Acțiuni preventive
Indicații pentru imunizarea preventivă a populației sunt episode ciuma între rozătoare, identificarea pacienților de ciumă a animalelor domestice și posibilitatea de a explora infecția cu o persoană bolnavă. În funcție de situația epidemică, vaccinarea se efectuează pe un teritoriu strict definit al întregii populații (sondaj) și contingente selectiv deosebit de amenințate - persoane care au o legătură permanentă sau temporară cu teritoriile, unde se observă episodul (efectiv de animale, agronomi, vânători , aripioare, geologi, arheologi etc. d.). Toate instituțiile terapeutice și profilactice ar trebui, în cazul identificării unui pacient, o anumită furnizare a medicamentelor și a echipamentelor de protecție personală și a prevenirii, precum și o diagramă de alertă a personalului și transmiterea informațiilor verticale. Măsuri de prevenire a persoanelor din aviație în zonele enzootice, persoanele care lucrează cu agenți patogeni de infecții deosebit de periculoase, precum și prevenirea creșterii infecțiilor dincolo de limitele focului la alte zone ale țării, se efectuează și se efectuează alte instalații de îngrijire a sănătății.
Evenimente în focalizarea epidemiei
Cu apariția unui pacient sau suspicioasă acestei infecții, sunt luate măsuri urgente pentru a localiza și elimina vrăjmașul. Limitele teritoriului pe care sunt introduse anumite măsuri restrictive (carantină) sunt determinate pe baza unei situații epidemiologice și epideologice specifice, posibili factori existenți de transmitere a infecțiilor, condițiilor sanitare și igienice, intensitatea migrației populației și legăturile de transport cu alte teritorii. Conducerea generală a tuturor evenimentelor din ciumă este efectuată de o comisie anti-epidemică de urgență. În același timp, modul anti-epidemie utilizând modul anti-epidemie folosind costume anticipate. Carantina este introdusă printr-o soluție la o comisie anti-epidemică de urgență, acoperind întregul teritoriu al vrăjii.
Pacienții cu ciumă și pacienții cu suspiciune de această boală sunt spitalizați în spitale organizate special. Transportul pacientului chuma ar trebui să fie efectuat în conformitate cu reglementările sanitare actuale privind siguranța biologică. Pacienții cu ciumă bubonică loc mai mulți oameni în secție, pacienții cu formă ușoară - numai în camere separate. Afișează pacienții cu forma bubonică a ciumei nu mai devreme de 4 săptămâni, cu o piatră ușoară - nu mai devreme de 6 săptămâni de la data recuperării clinice și rezultatele negative ale cercetării bacteriologice. După descărcarea de la spitalul din spatele ei, observația medicală este stabilită timp de 3 luni.
Focusul petrece dezinfecția actuală și finală. Persoanele aflate în contact cu pacienții cu plăci, cadavre infectate cu lucruri care participă la animalul bolnav al dinților forțați etc. sunt tolerate și supravegherea medicală (6 zile). Cu o chumă ușoară, izolarea individuală (în termen de 6 zile) și prevenirea antibioticelor (streptomicină, rifampicină etc.) la toate persoanele care ar putea fi infectate.
Boala de ciumă este o boală infecțioasă deosebit de periculoasă. Ciuma este cunoscută în două forme de bază - bubonice și pulmonare. Agentul patogen al ciumei este elicopterul ciumei, rezistent la efectele temperaturilor scăzute, dar pe moarte la fierbere.
Purtătorii de ciumă sunt mici rozătoare, șobolani, culturi, gofe. Transferul infecției de la un animal la altul se desfășoară în mușcătura de purici. Microbii sunt transmise de la ei, iar apoi răspândirea ulterioară a epidemiei are loc prin picăturile de aer. Există astfel de cazuri de infecție cu ciumă în tăierea cărnii și îndepărtarea piei, precum și mâncarea alimentelor infectate.
Susceptibilitatea unei persoane la această boală este foarte mare, în special pentru forma pulmonară a ciumei, care este foarte periculoasă. Perioada de incubație sub ciumă durează 3-6 zile. Boala se caracterizează prin începerea acută: pacientul ridică rapid temperatura corpului, apare o răcire puternică și amețeli. În plus, pacientul se plânge de slăbiciune, greață și durere în mușchi. Ca rezultat al celei mai puternice comprimare a corpului, pacientul începe să apară vărsături și digestie.
Mulți pacienți au o întunecare a conștiinței, care au avut loc-lucrări.
Pacienții se rătăcesc adesea și au emoție psihomotorie. Pacientul este observat la pacient, există un mers specific de mers pe jos, înroșită conjunctiva și un discurs vag. Caracteristicile feței devin arătate, iar sub ochi există cercuri negre.
Pielea în timpul palpației este uscată și fierbinte, are hemoragii extinse. Ciuma este deosebit de periculoasă în acest sens ca urmare a acestei boli, sistemul cardiovascular este învins. Cu auscultarea, expansiunea limitelor inimii și surditatea tonurilor inimii sunt dezvăluite.
În plus, apar aritmii și tahicardie, precum și scăderea tensiunii arteriale. Limba pacientului crește în dimensiune, acoperită cu o călătorie densă alb. Membranele mucoase ale gurii sunt uscate. În caz de inspecție, se observă o creștere semnificativă a migdalelor. Ele sunt acoperite cu ulcere și hemoragie vizibilă pe nasul moale.
Forme grele.
Formele grele ale bolii sunt caracterizate printr-o vărsături puternice și un scaun rapid, cu un amestec de sânge și mucus. În studiul urinei, se găsesc amestecul de sânge și urmele proteinei.
Cu forma boonaică a ciumei, nodurile musculare regionale sunt afectate în locurile musculare a mușcăturii. Pacientul se plânge de dureri severe, în special în domeniul glandelor limfatice inghinale, chiar și atunci când creșterea lor nu este observată.
Apoi, inflamația hemoragică a naturii necrotice începe să progreseze în glandele limfatice. Ca rezultat, glandele sunt lipite între ele, precum și cu pielea și țesutul subcutanat, rezultând bubons. Pielea de deasupra zonei afectate arată hiperemic, iar apoi un ulcer apare pe acesta, prin care se dezvăluie bubonul, în conținutul căruia există un număr mare de betisoare de plag.
Forma pulmonară a ciumei dă inflamație hemoragică a focului pulmonar cu necroză mică. Pacientul se plânge de durere în piept, dificultăți de respirație și bătăi de inimă. La scurt timp după începerea bolii, pacientul apare tuse cu o ramură a unui sputum transparent vâscos.
Pe fundalul intoxicației generale a corpului, se dezvoltă un șoc toxic la pacient. Cu forma pulmonară a ciumei, moartea vine în a treia sau a cincea zi de la începutul bolii.
Atunci când suspiciunea de ciumă a pacientului trebuie spitalizată. Cu forma bubonică a ciumei, injecțiile intramusculare de streptomicină sunt prescrise de 3 ori pe zi. Doza zilnică a medicamentului este de 3 g. În plus, antibioticele de tetraciclină - vibromicină, morfociclin, rata zilnică este de 4-6 g. Cu completarea corpului, este necesar să se administreze soluții saline, hemodesa . Cu forma pulmonară a ciumei, pacientul este prezentat streptomicină în cantitatea de 5 g pe zi și 6 g de tetraciclină pe zi.
Ciuma este printre infecțiile deosebit de periculoase
Ciuma este printre infecțiile deosebit de periculoase, combinate în grupul de carantină. Agentul cauzal al bolii este menținut la temperaturi scăzute, dar moare cu expunerea directă la lumina soarelui.
